Migración de Amplatzer a arteria pulmonar / Solano J y cols. ISSN 2215-5562.
Rev. Ter. Julio – Diciembre de 2019; Vol 13 Nº2:73-76
REPORTE DE CASO CLINICO
Migración de Amplatzer a arteria pulmonar: una complicación grave del cierre percutáneo en las comunicaciones interauriculares tipo ostium secundum
A serious complication of the percutaneous closure of ostium secundum interatrial communication: Migration of Amplatzer to the pulmonary artery
Migración de Amplatzer a arteria pulmonar.
Dr. José A. Solano Arce1, Dr. Rafael Gutiérrez Álvarez 2, Dra. Ana Milena Méndez Zamora3
Filiación:
1 Servicio de Cirugía Cardiovascular Hospital Nacional Niños, San José, Costa Rica
2 Servicio de Cardiología, Hospital Nacional de Niños, San José, Costa Rica
3 Médico General, Universidad de Costa Rica.
Correspondencia: Dr. José A. Solano-Arce. Correo electrónico: j_solano_arce@hotmail.com
Forma de citar: Solano Arce JA, Gutiérrez Álvarez R, Méndez Zamora AM. Migración de Amplatzer a arteria pulmonar: una complicación grave del cierre percutáneo en las comunicaciones interauriculares tipo ostium secundum. Rev Ter. 2019;13(2): 73-76
Financiamiento: Ninguno
Conflicto de interés: Ninguno
Fecha envío: 7 de octubre del 2018.
Fecha aceptado: 21 de febrero del 2019
Abreviaturas: CIA: comunicación interauricular; OS: ostium secundum.
En este artículo se presenta el caso de una paciente femenina de 11 años con una comunicación interauricular tipo ositum secundum quien, durante el cierre percutáneo con dispositivo oclusivo tipo Amplatzer ®, sufre una complicación grave debido a la migración del mismo a la arteria pulmonar. Fue llevada a sala de operaciones de emergencia, donde se realizó una extracción del dispositivo y reparación de la comunicación interauricular sin complicaciones, con excelente evolución clínica.
Palabras clave: Comunicación interauricular, cirugía, complicaciones, reporte de caso.
This article presents the case of an 11-year-old female patient with an interatrial communication type ositum secundum who, during the percutaneous closure with occlusive device type Amplatzer ®, suffers a serious complication due to its migration to the pulmonary artery. She was taken to the emergency operations room, where an extraction of the device and repair of the interatrial communication without complications was performed, with excellent clinical evolution
Key words: Atrial septal defect, surgery, complications, case report.
La comunicación interauricular (CIA) representa entre un 6-10% de todas las cardiopatías congénitas, lo que la convierte en una de las que presenta mayor incidencia1. Dentro de estas, el ostium secundum (OS) es la más común de las CIA1. Su manejo era quirúrgico hasta 1976 cuando se reportó el primer cierre percutáneo2 , utilizando dispositivos oclusivos. Desde entonces, esta técnica se ha convertido en el método de elección por su eficacia, seguridad y tasas de éxito3.
El cierre de CIA percutáneo no está exento de complicaciones y el propósito de este artículo es reportar la migración de un dispositivo oclusivo tipo Amplatzer®, ocurrido en el Hospital Nacional de Niños “Dr. Carlos Sáenz Herrera”.
Paciente femenina de 11 años de edad, sin patologías subyacentes además de su cardiopatía congénita, que fue referida al Hospital Nacional de Niños “Dr. Carlos Sáenz Herrera” por sospecha de CIA. Esta fue confirmada por un ecocardiograma que reportó una CIA OS de 16 mm con bordes adecuados. Los bordes hacia las válvulas atrioventriculares medían 9 mm, el retroaórtico 3 mm, el borde a la vena cava superior 8 mm, a la vena cava inferior 5 mm y hacia las venas pulmonares 8mm. Con este diagnóstico se decidió llevar a sala de hemodinamia para cierre de CIA percutáneo.
Mediante catéter multipropósito 5 Fr x 65 cm se atravesó defecto hacia atrio izquierdo y posteriormente se introdujo la guía de Amplatzer® 0,035 x 2,6 cm, la cual se ancló a la vena pulmonar superior izquierda. Luego, se extrajo el catéter para introducir un balón con el cual se midió el diámetro de la CIA, el cual fue de 17mm. Una vez realizada la medición se procedió a introducir el sistema de liberación bajo guía fluoroscópica.
Se realizaron múltiples intentos para colocar el dispositivo, el cual no logró posicionarse adecuadamente. Se probaron diversas técnicas, como traer el dispositivo desde la vena pulmonar superior izquierda o desde diferentes posiciones de la vaina posicionadora en la aurícula izquierda, siendo el resultado infructuoso.
Con el dispositivo en la aurícula derecha y al intentar reintroducirlo en la vaina, el Amplatzer® se desprendió y migró hacia el ventrículo derecho y la arteria pulmonar principal. Después de varios intentos de capturarlo para reintroducirlo en la vaina, se desistió seguir intentando de extraerlo para evitar daño de la válvula tricúspide o vasos pulmonares y se optó por el cierre quirúrgico de la CIA con extracción del dispositivo.
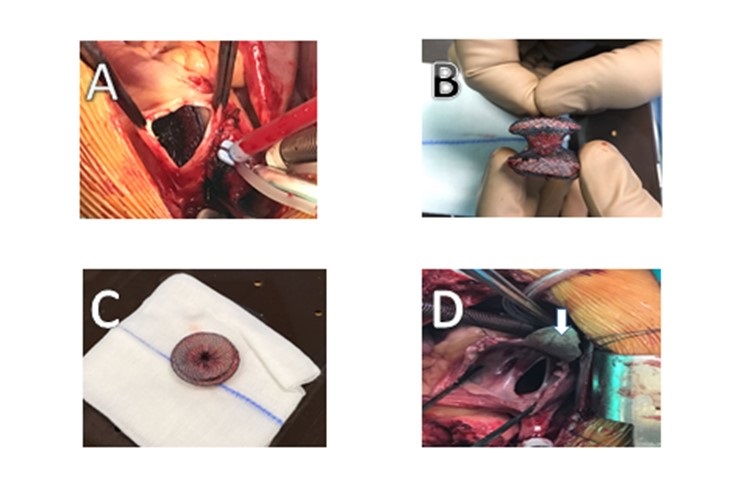
La paciente fue llevada a sala de operaciones en donde se realizó esternotomía media, canulación bicava y aórtica, y luego se procedió a colocar al paciente en circulación extracorpórea. Se abrió el tronco de la arteria pulmonar y se encontró el dispositivo Amplatzer®, extrayéndolo con éxito (figura 1A, 1B, 1C). Posteriormente, se visualizó el defecto septal (figura 1, D) y se realizó una septoplastía con parche de pericardio, para luego salir de circulación extracorpórea sin complicaciones.

a) Apertura de arteria pulmonar. b) y c) Extracción de Amplatzer. d) Comunicación interauricular previo a cierre quirúrgico.
Fuente: Expediente electrónico del Hospital Nacional de Niños
Figura 1. Cirugía de emergencia por cierre de CIA y extracción de Amplatzer con circulación extracorpórea realizado en paciente 11 años de edad.
Se realizó un ecocardiograma en sala de operaciones posterior al retiro del dispositivo y reparación de CIA, el cual no evidenció defectos septales, dilatación de ventrículo derecho, hipertensión pulmonar, ni derrame pericárdico; además la función biventricular estaba conservada.
Se realizó una revisión de todos los casos llevados a sala de hemodinamia en el Hospital Nacional de Niños, para cierre de CIA percutáneo con dispositivo oclusivo desde enero del 2014 a Junio 2017, con un total de ochenta y un pacientes. De éstos se realizaron 78 procedimientos exitosos (96,2%) y en dos pacientes se decidió abortar el procedimiento (2,4%) ya que por las características anatómicas de la CIA la implantación no sería exitosa. Solamente se presentó una complicación por migración del Amplatzer® a la arteria pulmonar, caso expuesto en este artículo, que representó una incidencia del 0,01% para el periodo analizado, y que se encuentra acorde con la literatura revisada 4.
Basados en la literatura logramos documentar que la tasa de éxito de este tipo de procedimiento es del 95-98% y las complicaciones en el caso de migración rondan 0,01-0,55%5. De estas se logran extraer percutáneamente el 50-75% y, el restante que no puede ser retirado, debe ser referido de inmediato para el retiro quirúrgico como fue nuestro caso6.
Se realiza un análisis retrospectivo sobre la selección de esta paciente para un cierre de CIA percutáneo y, según la literatura, sí cumplía con los requisitos para el mismo. Esto debido a que en dicha patología se recomienda una intervención en niños asintomáticos si tienen dilatación de cámaras derechas y/o cociente de relación entre gasto pulmonar (Qp) y gasto sistémico (Qs) mayor a 1.5 (Qp/Qs >1.5) y una CIA significativa de más de 5 mm que no muestre datos de posibilidad de cierre espontáneo. La paciente cumplía con estos requisitos debido a que estaba asintomática, tenía un cociente Qp/Qs >1.5 y tenía una CIA significativa de 16mm. Ante estas condiciones y teniendo en cuenta que era un CIA tipo ostium secundum con anatomía favorable (como descrita en el reporte de caso) la intervención de elección recomendada como primera línea es un cierre percutáneo de la CIA. Por lo tanto, se concluye que la paciente fue adecuadamente seleccionada para el procedimiento al que fue sometida de primera instancia y se descarta una inadecuada selección de la paciente como un factor de riesgo que influyó en la migración del Amplatzer a la arteria pulmonar 7, 8, 9 .
El cierre percutáneo de CIA es el tratamiento de elección para la CIA por todos los beneficios que ofrece al paciente, sin embargo, como todo procedimiento tiene sus complicaciones, las cuales primero debemos prevenir seleccionando adecuadamente cada caso y en segunda instancia estar preparados para manejarlas.
En este caso particular la selección para cierre percutánea fue adecuada y el manejo de dicha complicación fue rápido y oportuno, con excelente resultado y sin complicaciones para el paciente.