Protocolos de evaluación clínica del frenillo de la lengua: revisión sistemática de la literatura. Miranda-Cascante L. y col. ISSN 2215-5562. Rev. Ter. Julio-Diciembre del 2025; Vol.19 N°2: 49-62.
ARTÍCULO DE REVISIÓN
Intervención del terapeuta del lenguaje en las alteraciones deglutorias en personas adultas con Síndrome de Down y diagnóstico demencial
Speech therapist intervention in swallowing disorders in adults with Down syndrome and dementia diagnosis
Título corto: Protocolos de evaluación clínica del frenillo de la lengua: revisión sistemática de la literatura.
Autores: 1 Lucía Miranda-Cascante, 2 Sharon Villalobos-Gutiérrez.
Filiación: 1 Universidad Santa Paula, San José, Costa Rica. 2 Mont View School, San José, Costa Rica.
Conflicto de interés: ninguno.
Financiamiento: ninguno.
Correspondencia: Lucía Miranda-Cascante, correo electrónico: lmirandacascante@gmail.com
Rev. Ter. Julio-Diciembre del 2025; Vol. 19 N°2
Forma de citar: Miranda-Cascante L, Villalobos-Gutiérrez S. Intervención del terapeuta del lenguaje en las alteraciones deglutorias en personas adultas con Síndrome de Down y diagnóstico demencial. Rev Ter [Internet]. 2025;19(2): 49-62.
Fecha de envío: 6 de junio del 2025.
Fecha de aceptación: 7 de julio del 2025.
Abreviaturas: SD, Síndrome de Down.
Resumen
Introducción: las personas adultas con Síndrome de Down (SD) llegan a esta etapa en medio de un proceso acelerado de degeneración con un riesgo de padecer demencia superior al 90%, existiendo un mayor riesgo de desarrollar comorbilidades clínicas que requieren atención en el área deglutoria, especialmente. Objetivo: establecer la intervención del terapeuta del lenguaje en las alteraciones deglutorias en personas adultas con SD y diagnóstico demencial. Materiales y métodos: estudio de revisión de literatura sistematizada. Las fuentes de información utilizadas fueron libros impresos y digitales, bases de datos, artículos científicos de la web y revistas científicas especializadas. La búsqueda bibliográfica se realizó en bases de datos académicas científicos como PubMed, Scielo y Google Scholar. La búsqueda bibliográfica se centró en estudios publicados entre 2017 y 2023, en idiomas inglés y español, que abordaran las alteraciones deglutorias en personas con síndrome de Down y demencia. Los descriptores utilizados fueron "síndrome de Down", "demencia", "disfagia", "terapia del lenguaje" y "estrategias de intervención". Se incluyeron un total de 32 artículos científicos. Resultados: las alteraciones deglutorias comunes de la población con SD desde etapa leve de demencia convergen en: hipotonía en músculos masticatorios y deglutorios, alteraciones dentales, retraso en reflejos deglutorio, nauseoso y tusígeno, protrusión lingual, selle labial incompleto, disfunción de la articulación témporo-mandibular, alteración en cadenas musculares, disfunción de velos lingual y nasofaríngeo, alteraciones respiratorias, movimiento lingual, apneas del sueño, xerostomía, sequedad labial, interposición lingual y alteración de la sensibilidad oral. La asociación de las alteraciones deglutorias de esta población no se puede delimitar a una etapa de la enfermedad demencial. El terapeuta de lenguaje hará una intervención para mitigar las alteraciones deglutorias buscando calidad de vida en el paciente, mas no es curativa. Conclusiones: no fue posible vincular las alteraciones deglutorias a una etapa específica de demencia en las personas con SD, pues la literatura consultada, no logra clasificar las manifestaciones clínicas en estadios. La intervención del terapeuta del lenguaje en las alteraciones deglutorias de las personas adultas con SD y diagnóstico demencial debe realizarse en forma coordinadora con un grupo interdisciplinario y con un enfoque biopsicosocial.
Palabras clave: síndrome de Down, vejez, demencia, envejecimiento, deglución, alteraciones deglutorias.
Abstract
Introduction: Adults with Down Syndrome (DS) have gone through an accelerated degeneration process with a dementia rate greater than 90%, there is a greater risk of developing clinical complications that require attention in the swallowing area, especially. This article analyzes the swallowing disorders that come together in DS and Dementia, as if it were effective. Objective: To establish the intervention of the speech therapist in swallowing disorders in adults with Down Syndrome and dementia diagnosis. Material and methods: A systematic literature review study was conducted. The information sources used were printed and digital books, databases, scientific articles from the web, and specialized scientific journals. The bibliographic search was conducted in academic databases such as PubMed, Scielo, and Google Scholar. The bibliographic search focused on studies published between 2017 and 2023, in English and Spanish, that addressed swallowing disorders in people with Down syndrome and dementia. Key terms used included "Down syndrome," "dementia," "dysphagia," "speech therapy," and "intervention strategies." A total of 37 scientific articles were included. Results: The common swallowing disorders of the population from the mild stage converge in: hypotonia in chewing and swallowing muscles, dental disorders, delay in swallowing, nausea and cough reflexes, tongue protrusion, incomplete lip seal, temporo-mandibular joint dysfunction, alteration in chains muscles, dysfunction of the lingual and nasopharyngeal leaflets, respiratory disorders, tongue movement, Sleep Apneas, xerostomia, dryness labial, lingual interposition and alteration of oral sensitivity. The association of swallowing disorders in this population cannot be delimited to a stage of dementia disease. The speech therapist will perform an intervention to mitigate swallowing disorders, seeking quality of life in the patient, but it is not curative. Conclusions: It is almost impossible to link swallowing disorders to a specific stage of dementia in people with DS, since the literature consulted does not manage to classify the clinical manifestations into stages. But rather, it describes them in a general way and in relation to each patient and their comprehensive context. Therefore, in the present investigation, it was not possible to establish the alterations that the speech therapist may find as unique to the moderate stage. The speech therapist's intervention in the swallowing disorders of adults with DS and a dementia diagnosis must be coordinated with an interdisciplinary group and with a biopsychosocial approach.
Keywords: Down syndrome, old age, dementia, aging, swallowing, swallowing disorders.
Introducción
En el campo terapéutico, un área de enfoque que requiere mayor investigación es la función deglutoria; en específico en la población con síndrome de Down (SD) y diagnóstico demencial, por la gran incidencia que tiene esta en el estado de salud general y nutricional de estas personas y que al alterarse trae complicaciones que ponen en peligro la vida. Las personas con SD a menudo presentan alteraciones en la motricidad orofacial que pueden afectar significativamente su capacidad para deglutir correctamente pues a medida que envejecen, en su mayoría desarrollen demencia, según, en una tasa de hasta un 90%1, lo cual agrava aún más estas dificultades.
La deglución es un proceso complejo que involucra la coordinación de múltiples músculos y nervios. Este proceso se divide en 4 fases 2-5:
1. Fase preparatoria oral: esta “comienza con la ingesta del alimento dentro de la boca y sellado bilabial. Esta fase es consciente, voluntaria y con una duración variable dependiendo de las consistencias que se ingieran2,3.
2. Fase oral: esta fase es consciente pero involuntaria y dura menos de un segundo. Al estar formado el bolo este se desliza en la lengua hasta el paladar donde se desencadena el reflejo deglutorio llevando el bolo hacia Faringe3 .
3. Fase faríngea: inicia con el reflejo deglutorio que asciende el velo del paladar, de esta forma se cierra la nasofaringe, para separar la cavidad nasal de la oral para que el bolo no se devuelva; en esta fase el centro neurológico deglutorio produce una apnea para que pase el alimento3,4.
4. Fase esofágica: es inconsciente e involuntaria. El peristaltismo secundario del músculo liso del esófago se encarga de impulsar el alimento al hacia la parte distal, donde el esfínter esofágico inferior deja pasar el bolo al estómago donde inicia el proceso de digestión3,4.
En personas con SD y demencia, este proceso puede estar comprometido debido a deficiencias tanto estructurales como funcionales. Las complicaciones de la deglución, conocidas como disfagia, pueden llevar a problemas graves como malnutrición, deshidratación y neumonía por aspiración. Por ello, es crucial implementar estrategias de intervención efectivas que aborden estas necesidades específicas.
Para comprender las implicaciones de las alteraciones de esta población es necesario conocer sobre la motricidad orofacial. El estudio de esta motricidad incluye la valoración de las estructuras y funciones de las regiones craneocervicales y orofaciales, las cuales están estrechamente relacionadas con actividades esenciales como la respiración, masticación, deglución, habla y expresión facial2. Las alteraciones en estas estructuras y funciones pueden llevar a diversas complicaciones, muy particularmente en poblaciones vulnerables como las personas con síndrome de Down y que además posee diagnósticos de demencia.
Dada la alta prevalencia de diagnóstico demencial en personas con SD, donde esta aumenta del 9% al 23% entre los 35 y 49 años, hasta un rango de 75% - 100% en los mayores de 60 años6, existe una necesidad imperiosa de establecer intervenciones específicas desde la terapia del lenguaje que mejoren su calidad de vida. Sin embargo, la literatura y las prácticas clínicas muestran una variabilidad considerable en cuanto a las estrategias utilizadas y su efectividad. Por eso, el presente artículo plantea conocer cuáles son las técnicas favorecedoras en el rol del terapeuta del lenguaje en las alteraciones deglutorias en personas adultas con síndrome de Down y diagnóstico demencial.
Materiales y métodos
Estudio de revisión de literatura sistematizada de tipo descriptivo con un enfoque cualitativo. Se utilizaron diversas fuentes de información primarias y secundarias, incluyendo artículos científicos, libros especializados y guías clínicas. La búsqueda bibliográfica se realizó en bases de datos académicas científicos como PubMed, Scielo y Google Scholar. La búsqueda bibliográfica se centró en estudios publicados entre 2017 y 2023, en idiomas inglés y español, que abordaran las alteraciones deglutorias en personas con síndrome de Down y demencia. Los términos clave utilizados incluyeron "síndrome de Down", "demencia", "disfagia", "terapia del lenguaje" y "estrategias de intervención".
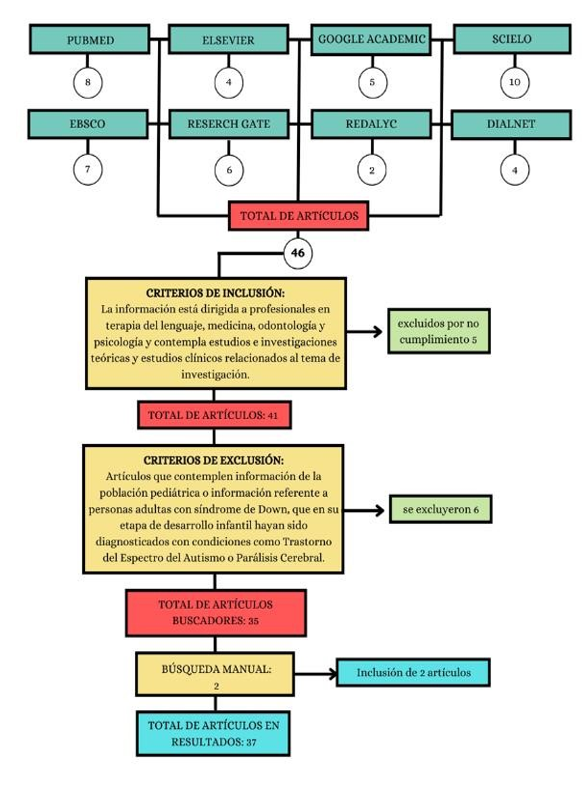
Se seleccionaron artículos que combinaran los temas de demencia y síndrome de Down con trastornos de la deglución para caracterizar el problema. También se seleccionaron estudios que abordaran los trastornos de la deglución en esta población desde un enfoque de Terapia de Lenguaje. Se incluyeron todo tipo de estudios desde ensayos clínicos, revisiones sistematizadas hasta estudios observacionales. La figura 1 detalla el flujograma de búsqueda, cribado y selección de estudios de acuerdo con criterios de inclusión y exclusión.
La información recolectada se clasificó según subtemas relacionados con la motricidad orofacial, la deglución y las estrategias de intervención. Además, se evaluó el nivel de evidencia de cada estudio para asegurar la calidad y relevancia de la información.

Figura 1. Flujograma de identificación y selección de artículos incluidos en el estudio de revisión
Fuente: elaboración propia de los autores.
Se incluyó un total de 32 artículos científicos y fuentes bibliográficas, las mismas se distribuyeron de acuerdo con su nivel de evidencia según Sackett como sigue: 2 nivel 1, 1 nivel 2, 1 nivel 3, 8 nivel 4 y 20 nivel 5.
Resultados y discusión
En individuos con SD y demencia, se identificaron alteraciones deglutorias significativas por las características que comparten, entre ellas la disfagia orofaríngea. La disfagia en esta población se caracteriza por tos o asfixia durante la alimentación, regurgitación nasal, y la sensación de obstrucción en la garganta6. Los estudios revisados muestran una prevalencia elevada de disfagia en la demencia avanzada desde un 32% con evaluación clínica e instrumental y de hasta de 95% con la exploración videofluoroscópica7,8, con un impacto directo en la nutrición y calidad de vida de los pacientes con SD que son diagnosticados con esta enfermedad1,6,8. En la tabla 1, se describen las manifestaciones clínicas de las alteraciones deglutorias presentes en SD y diagnóstico demencial.
Se valoraron diversas estrategias que facilitan la deglución en pacientes con SD y para diagnóstico demencial, que pueden ser implementadas por terapeutas del lenguaje. Estas estrategias pueden incluir modificaciones en la consistencia de los alimentos, técnicas posturales y ejercicios de fortalecimiento muscular, en resumen, son:
ü Técnica miofuncional: tiene como objetivo eliminar esquemas neuromusculares de hábitos deglutorios inadecuados y fija nuevos esquemas con patrones normales en torno a función de estructuras como lengua, labios, mejillas y velo del paladar23,24,25.
ü Masoterapia: busca un equilibrio de los músculos entre la contracción y elongación25.
ü Técnicas deglutorias: buscan la corrección o retraso en el avance de las alteraciones deglutorias23.
|
Alteración deglutoria |
Manifestación clínica en Demencia |
Manifestación clínica en Síndrome de Down |
|
Hipotonía en músculos masticatorios y deglutorios |
Presente en músculos de la lengua, orbicular de labios, velo del paladar, temporal, masetero e infra y Supra hioideos, por causa del deterioro nervioso. |
Hipotonía selectiva o tono muscular reducido, control neuromotor deficiente que afecta el crecimiento facial y poco control de músculos masticatorios o deglutorios. |
|
Alteraciones dentales |
Cambios en la dentición, lesiones bucales o infecciones por falta de hábitos de higiene bucal, ligado a alteraciones de memoria o rutinas produciendo deterioro o faltante de piezas dentales. |
La alteración de piezas dentarias se da por la presencia de anomalías dentales, problemas de salud bucal o problemas de espacio para la dentición. Persisten microdoncia, agenesias dentales, taurodontismo y conoidismo. |
|
Retraso del reflejo deglutorio |
Causado por la pérdida de la sensibilidad oral, dificultad en la formación del bolo, mayor tiempo de tránsito faríngeo, alteraciones cerebrales y la disminución de la función cerebral. |
Causado por la incapacidad de coordinación motora durante la deglución. |
|
Retraso del reflejo nauseoso |
La disfunción gastrointestinal y las alteraciones metabólicas pueden causar reflujo gastroesofágico, estreñimiento y obstrucción intestinal lo que puede retrasar la respuesta nauseosa. |
|
|
Alteración del reflejo de la tos |
Causado principalmente por la disfunción nerviosa. |
Exacerbado por las enfermedades respiratorias crónicas. |
|
Protrusión lingual |
Causado por la incapacidad de mantener el selle labial y falta de contracción en los músculos de la lengua. |
Incapacidad de retracción lingual adecuada por una cavidad oral pequeña, hipotonía lingual, problemas respiratorios o hábito de respiración oral. |
|
Selle labial incompleto |
Hipotonía en músculos orbicular de los labios y mentoniano produciendo sialorrea en gotas. |
Hipotonía en músculos orbicular de los labios y mentoniano, problemas respiratorios u anomalías orofaciales. |
|
Alteración en la Contracción de la musculatura oral |
Debilidad muscular en los músculos orales para contracción y relajación voluntaria. |
Puede darse por hipotonía o hipertonía muscular, distonía provocando contracciones musculares involuntarias o movimientos anormales en los músculos de la lengua, labios y mandíbula. |
|
Disfunción del Articulación Temporomandibular |
Se atribuye a cambios estructurales y funcionales en el cerebro, pérdida de memoria, cambios en la postura, problemas de masticación y uso inadecuado de prótesis dentales. |
Hiperlaxitud de los ligamentos, insuficiencia muscular masticatoria, subdesarrollo del tercio medio facial y presión lingual. |
|
Alteración en cadenas musculares |
Alteración de áreas cerebrales que puede alterar el control del movimiento y la coordinación muscular alterando postura y marcha, incidiendo en el posicionamiento inadecuado de cuello y cabeza durante la deglución. |
Como producto de la hipotonía muscular, problemas de coordinación, y cambios en la masa muscular persistentes desde la infancia. |
|
Funcionamiento del velo lingual |
Disminuidos por alteraciones sensoriales, problemas de coordinación y disfunción neuromuscular debido al deterioro nervioso. |
Consecuencia de la hipotonía de la lengua y anatomía oral disminuida. |
|
Alteración del velo nasofaríngeo |
Por estados de obesidad, respiración nasal e hipotonía. |
|
|
Disfunción del esfínter esofágico superior |
Alteraciones neurológicas que retrasa el cierre. |
Producto de hipotonía muscular y alimentación inadecuada. |
|
Alteración en la función respiratoria |
Disminución de la contracción de músculos espiratorios e inspiratorios. |
Vía respiratoria más estrecha, alteraciones craneofaciales y formas de compensación por cavidad oral pequeña haciendo que predomine la respiración bucal. |
|
Alteración del movimiento de la lengua |
Hipotonía y alteraciones nerviosas que afectan el control, contracción y movimiento voluntario de todos los músculos de la lengua. |
Hipotonía, dientes faltantes o malformaciones dentales o problemas de la articulación temporomandibular (ATM). |
|
Bruxismo |
No se presenta una relación directa entre el bruxismo y las enfermedades demenciales. |
Uno aspectos más comunes se presenta de día pero es más común de forma nocturna. Persiste toda la vida por ansiedad crónica. |
|
Apnea obstructiva del sueño |
Debilidad muscular en los músculos respiratorios, si se padece enfermedad de Alzheimer, es más probable sufrir apnea obstructiva del sueño. |
Se da por un colapso u obstrucción de vías respiratorias. |
|
Lesiones linguales |
No se presenta una relación directa entre las lesiones linguales y las enfermedades demenciales. |
Masticación inadecuada, hipotonía, hábitos orales como morderse la lengua, sensibilidad o alergias alimentarias que pueden provocar inflamación, irritación o lesiones. |
|
Alteraciones en el tamaño de la lengua |
No se encontraron alteraciones relacionadas |
Debido a la hipotonía, la lengua adopta una posición de reposo anterior bajo por lo que parece anormalmente grande, generando una sensación de macroglosia. |
|
Maloclusión dental |
Puede producirse por pérdida de piezas dentales o disfunción de ATM a raíz de alteración motora. |
Un sistema nervioso subdesarrollado y malformaciones cráneo facial que afectan la posición de los dientes y mandíbula. |
|
Xerostomía |
Alteraciones nerviosas con incidencia en las glándulas salivales que disminuyen la producción de saliva. |
Hipersalivación. |
|
Sequedad de labios |
Producto de la xerostomía o sialorrea. |
La respiración oral recurrente e hipersalivación, así como a la queilitis propia de la condición favorece el agrietamiento y sequedad labial. |
|
Interposición lingual |
Se da como consecuencia del deterioro nervioso y poco control motor. |
Como consecuencia de anomalías craneofaciales, como una mandíbula pequeña, un paladar estrecho y cavidad oral pequeña es una posición regular. |
|
Alteración de la sensibilidad oral |
Falta de reconocimiento de estímulos orales y deglutorios por deterioro nervioso. |
Asociada por la aparición de la vejez prematura. |
Fuente: elaboración propia con información de Mamolar et al.1, Borges APA. et al-.2, Strydom et al.6, Ozsurekci et al.7, Vargas García M, Bustamante Arboleda V, Ospina Ruiz A, Valvuena Cuartas C.8, Muíño M, Peña S, Iglesias A. 9, Cañizares-Prado S, MolinaLópez J, Moya MT, Planells E.10, Wu C, et al. 11, Sepúlveda LE, Méndez P, Vázquez P.12, Costa F, Marinho JI, de Medeiros MC, Celestino MNS, Gonçalves NAL.13, Lévano Loayza SA, Sovero Gaspar AT.14, Sainz de la Peña-Hernández B, Solís Trujeque MV, Cruz-Anleu D.15, Ariza de la Barrera16, Aliberas JT, Villarroel G, di Flaviano G, Giner Á, Felipe N.17, Saucedo-Rodríguez JE, Cruz M, Pérez MC, Vega V.18, Startin CM. et al.,19, Simões ALS, Oliva Filho A.20, Freire RD, Silva LCO. 21 y Piquero J, Serra N, Rozas-Munoz E, de Monserrat R.22
ü Técnicas de posicionamiento: se ejerce una manipulación del posicionamiento de todo el cuerpo, especialmente en el área cervical, de modo que las cadenas musculares y el posicionamiento del Hioides respecto tracto faringolaríngeo, favoreciendo el equilibrio durante la deglución23.
ü Técnicas deglutorias facilitadoras: “requieren un aprendizaje y automatización de movimientos por parte del paciente. Se pueden realizar en conjunto con las maniobras posturales”23.
ü Técnicas indirectas: ejercicios que favorecen la musculatura y válvulas de la deglución sin tener que utilizar alimentos23.
ü Modificación de las texturas alimenticias y de adaptación: se refiere a la modificación de la viscosidad y el volumen del alimento que se determinan como seguros para la deglución del paciente23.
ü Estimulación olfativa y gustativa: activa la parte nerviosa y se aplica en conjunto con otras técnicas deglutorias, de modo que se lleven estímulos al cerebro por diferentes o varias razones simultáneas, como por ejemplo un reentrenamiento en el funcionamiento de vías nerviosas e interpretación de información, atrasar el deterioro sensorial o como forma de motivación previo a la alimentación23.
ü Crioterapia: utiliza el frío de forma controlada y focalizada para la disminuir el hipo tonicidad muscular y el dolor23.
ü Vendaje Neuromuscular para motricidad orofacial: son que pretenden generar un equilibrio entre la estructura y su relación con el músculo inmediato.
ü Técnicas respiratorias: comprende ejercicios de coordinación y fuerza de la respiración23,26.
En la tabla 2, se describe la estrategia deglutoria propuesta según distintos autores, para las diferentes alteraciones de la población en estudio. Las técnicas o metodologías descritas se deben aplicar conociendo de forma amplia el estado deglutorio específico del paciente con y según el deterioro de cada caso. Así mismo se deberá tomar en cuenta cualquier condición de salud asociada individual que no esté en el cuadro clínico descrito2.
Tabla 2. Propuesta de técnicas de intervención deglutoria desde la terapia del lenguaje para pacientes adultos con Síndrome de Down y diagnóstico demencial
|
Técnica |
Alteración deglutoria que aborda |
Estrategia aplicada |
|
Crioterapia |
Insuficiencia del cierre velo palatina |
Usando el frío en el velo del paladar. Se utiliza el frío para estimular la contracción del velo del paladar y que ocurra un cierre. |
|
Falta de sensibilidad y retraso del reflejo deglutorio |
Estimulación de los pilares amigdalinos anteriores con frío. |
|
|
Ejercicios de relajación |
Alteración del tono de los músculos respiratorios |
Relajación completa de Jacobson. |
|
Estimulación gustativa |
Xerostomía |
Dar bebidas ácidas previo a la alimentación para estimular la salivación. |
|
Estimulación gustativa y olfativa |
Falta de sensibilidad oral |
Estimulación con olores y sabores. |
|
Masoterapia |
Hipertonía muscular cuello y espalda |
Compresión leve, deslizamientos, estiramientos y vibraciones sobre los músculos de forma controlada y lenta para relajación y reeducación de cuello y espalda. |
|
Alteración postural en cadenas musculares |
Compresión leve, deslizamientos, estiramientos o vibraciones sobre los músculos de forma controlada y lenta para relajación y reeducación de las cadenas musculares. |
|
|
Miofuncional |
Defecto del selle labial y protrusión e interposición lingual |
Masaje miofuncional músculo orbicular de labios y músculos de lengua. |
|
Debilidad y protrusión linguales |
Ejercicios isométricos, isotónicos e isocinéticos. |
|
|
Estimulación de la sensibilidad oral y facial. |
"Hacer masaje sobre las zonas faciales afectadas y toques con los dedos alternando unos enérgicos con otros suaves". |
|
|
Disfunción y dolor de Articulación Temporomandibular y Bruxismo |
Masaje para disminución del dolor y regulación del tono muscular. |
|
|
Maloclusión dental |
Ejercicios orofaciales de corrección masticatoria. |
|
|
Modificación de texturas alimenticias |
Hipotonía de músculos masticatorios |
Modificación de la consistencia del alimento acorde a las necesidades del usuario. |
|
Técnica deglutoria |
Hipotonía de músculos faciales |
Presentar el alimento por el mejor lado (más funcional). |
|
Retraso del reflejo deglutorio y retraso del cierre glótico |
Deglución Supraglótica. |
|
|
Disfunción de músculos deglutorios de faringe y alteración en la base de la lengua |
Deglución Forzada |
|
|
Disfunción en el cierre del vestíbulo laríngeo y descoordinación motora de la deglución |
Maniobra de Mendelsohn |
|
|
Cierre laríngeo y disfunción de la apertura cricofaríngea |
Deglución Supersupraglótica. |
|
|
Disfunción del velo lingual |
Masako. |
|
|
Técnica facilitadora |
Disfunción del cierre nasofaríngeo y cierre del vestíbulo laríngeo |
Adaptación de utensilios: vasos de boca ancha. |
|
Disfunción de retraso deglutorio |
Ubicar la cuchara de forma horizontal y contra el suelo de la boca y punta de la lengua. |
|
|
Alteraciones dentales o bucales |
Establecer rutinas fijas de higiene bucal. |
|
|
Alteración del reflejo nauseoso |
Estimulación base de la úvula con paleta. |
|
|
Alteración de cadenas musculares a nivel cervical |
Ubicación de almohadas en el cuello para el control cervical. |
|
|
Disfunción de músculos respiratorios y Apnea Obstructiva del Sueño |
Ejercicios de rehabilitación respiratoria coordinados. |
|
|
Alteraciones de coordinación respiratoria y Apnea Obstructiva del Sueño |
Ejercicios de función valvular y coordinación neuromuscular respiratoria Metodología Chiavaro. |
|
|
Debilidad del reflejo de la tos |
Ejercicios de fuerza sobre músculos inspiratorios y espiratorios. |
|
|
Técnica indirecta |
Alteración del reflejo tusígeno y cierre glótico |
Simulación de la tos, fonación sostenida, repetición de sonidos glóticos posteriores "kik, kuk" al tiempo que se empuja o eleva objetos. |
|
Falta de sensibilidad oral |
Ejercicios de estimulación gustativa y olfativa previo a la alimentación. |
|
|
Retraso del reflejo deglutorio |
Succión del líquido mediante una gasa imitando el movimiento lingual para propulsión del bolo hacia faringe. |
|
|
Técnica postural |
Disfunción del esfínter esofágico superior, corrección de la elevación faríngea y disfunción de cierre glótico. |
Shaker. |
|
Disfunción del cierre laríngeo |
Flexión anterior de la cabeza. |
|
|
Disfunción del cierre nasofaríngeo, protrusión lingual y cierre labial |
Extensión cefálica. |
|
|
Disfunción del cierre glótico del lado al que se rota |
Rotación cefálica horizontal. |
|
|
Disfunción del esfínter esofágico superior |
Colocación de 90 grados durante la alimentación y de 45 grados post-ingesta de alimentos. |
|
|
Técnicas de adaptación |
Disfunción del reflejo deglutorio y alteraciones en la movilidad lingual |
Modificación del tamaño del alimento acorde a las necesidades del usuario. |
|
Vendaje neuromuscular |
Defecto del selle labial y protrusión e interposición lingual |
Técnicas de vendaje neuromuscular peri orbicular. |
Fuente: elaboración propia con información de Souto S et al.23, Güell Rous MR. et al.26, Rodríguez Acevedo MN. et al.27, Vargas García M et al.8, Molina Gil et al.28, Rivera Capacho E. Et al.29, Schwarz A y Schwarz AI.30 y Alfonso Mantilla JI.31.
Según el objetivo específico y dentro de los hallazgos encontrados, se detalló qué técnica y estrategia se puede aplicar, más no el cómo (paso a paso), dado que la aplicación de cada una puede variar dependiendo del criterio profesional, equipo disponible y cada caso clínico en su contexto.
Aunque el presente estudio no se centra en intervención cognitiva de estos pacientes adultos en el servicio de terapia del lenguaje, es indispensable tomar en cuenta la condición de esta población al elegir la complejidad de ejercicios deglutorios y la capacidad de comprensión, memoria y atención en cuanto al seguimiento de instrucciones pues las dificultades cognitivas varían de paciente a paciente27. Las adecuaciones cognitivas son necesarias y ayudan a mejorar la cooperación del paciente durante la terapia. Esto puede involucrar el uso de señales visuales o táctiles para guiar el proceso de deglución, y la implementación de rutinas consistentes que los pacientes puedan seguir3,8.
Aunque muchas estrategias son efectivas, hay contraindicaciones que deben ser consideradas para evitar complicaciones. Por ejemplo, ciertos ejercicios pueden ser inapropiados si el paciente presenta fatiga severa o dificultades respiratorias. Además, la postura de cabeza hacia adelante puede no ser adecuada para todos los pacientes, especialmente si existen problemas cervicales6,9,15.
Las técnicas mencionadas en la tabla 2, pueden considerarse como efectivas para el tratamiento deglutorio dado que la selección de estas tiene validez y tasas de efectividad en otros contextos similares que puedan aportar al estado deglutorio de estas personas. Por ejemplo, dentro de los resultados encontrados se puede mencionar que los cambios posturales modifican la estructura y disposición de las vías Aero digestivas, lo que resulta de gran utilidad en la rehabilitación de la deglución28. La adaptación del tamaño del alimento es efectiva si se ofrece un mayor volumen del alimento para facilitar la activación del reflejo deglutorio cuando hay alteraciones sensoriales en la cavidad oral mientras que si la alteración es a nivel propulsión resultan más eficaces y seguros los volúmenes más pequeños28. La adaptación de utensilios a la hora de comer ayuda a mejorar la independencia de la persona y apoyar otras estrategias de intervención32 y el uso de utensilios específicos para la deglución se ha determinado como efectivo para la deglución dentro de un programa de ejercicios de presión lingual27 y las técnicas deglutorias propuestas presentan efectos positivos como promover la propulsión del bolo hacia la faringe, mejorar la función faríngea, mejorar la coordinación entre la respiración y la deglución, mantener la función glótica durante la deglución y promover la limpieza de los residuos posdeglutorios31.
En el empleo de agentes físicos, el uso de la crioterapia es una de las que se ha mostrado más eficaz para la resolución del dolor miofascial23, mientras que la terapia miofuncional ha resultado positiva en el 91% de los pacientes atendidos24.
Por otro lado, el uso de técnicas de estimulación sensorial mejora el tiempo de disparo de reflejo e incluso influye en la representación cortical de la deglución además hay evidencia de que la dificultad para tragar está relacionada con una pérdida de la sensibilidad en la orofaringe y que a su vez disminuye el reflejo de la tos como se refleja en pacientes con neumonía por aspiración, por eso para abordar esto, la estimulación sensorial se encontró compensatoria para esta pérdida de sensibilidad en pacientes mayores27.
Respecto a los atributos que destacan a la Metodología Chiavaro para el abordaje de estructuras relacionadas a la deglución, la función de músculos respiratorios y apnea del sueño se menciona que su aplicación “logra que el terapeuta obtenga resultados más rápidos, favorece la situación neuromuscular y funcional, permite el restablecimiento, reorganización y reconstrucción funcional de estructuras y órganos y permite que los ejercicios orofaríngeos se integren a la función”29.
Dentro de la aplicación de un grupo de técnicas para el tratamiento masticatorio y en específico de la disfunción de la articulación Temporomandibular, que incluyó masoterapia, técnicas de relajación y medidas higiénicas de carácter general, entre otras, se documentó la desaparición de la sintomatología en el 60% de los casos tratados y una mejoría clínica significativa en un 20%23.
Respecto a técnicas de modificación de las consistencias en los alimentos, los ejercicios y los cambios posturales durante la ingesta, sugeridos a pacientes con la enfermedad neurodegenerativa de Parkinson, se encontró una mejoría de los síntomas y condicionamiento de presentación irregular de la disfagia1. Así también se determinó que la aplicación de una serie de posiciones de la cabeza que reducen la aspiración mejora el tiempo de tránsito (oral y faríngeo) y disminuyen la cantidad de residuo posdeglutorio. Aunque sus resultados no perduran a largo plazo, sí se convierten en una medida inmediata para mantener la seguridad de la deglución32.
El vendaje neuromuscular o tape muscular, es una herramienta que disminuye las disfunciones orofaciales que demuestra tener efectos en funciones motoras específicas alteradas por patologías neurológicas, sin embargo, esta debe ser aplicada por profesionales con formación específica dado que puede generar efectos contraproducentes si se aplica de forma incorrecta sobre el músculo31.
En la función deglutoria, se puede aplicar una intervención con técnicas indirectas como masoterapia o estimulación sensitiva para recuperar la función deglutoria, pero también es posible aplicar técnicas directas de compensación como lo son técnicas posturales, adaptación del bolo o protección de la vía aérea que buscan reducir el riesgo de aspiración. Finalmente, es posible y necesaria la combinación de ambos métodos según lo requiera el caso clínico concreto valorado, puesto que cada tratamiento es siempre individualizado23.
Conclusiones
Las alteraciones deglutorias comunes del síndrome de Down y diagnóstico demencial desde etapa leve son: hipotonía en músculos masticatorios y deglutorios, alteraciones dentales, retraso en los reflejos deglutorio, nauseoso y tusígeno, protrusión lingual, selle labial incompleto, alteración de la contracción de la musculatura oral, disfunción de la articulación Temporomandibular, alteración en cadenas musculares, disfunción de velo lingual y velo nasofaríngeo, alteraciones respiratorias, movimiento lingual limitado, Apneas Obstructiva del Sueño, maloclusión dental, xerostomía, sequedad labial, interposición lingual y alteración de la sensibilidad oral. En el caso de síndrome de Down se debe tomar en cuenta el Bruxismo y las posibles lesiones linguales que trae consigo la condición para sumarlo al proceso de intervención desde su individualidad.
La asociación de las alteraciones deglutorias en la población en estudio no se puede delimitar a una etapa de deterioro moderada de forma específica, pues la literatura consultada, no logra clasificar las manifestaciones clínicas en estas. Sino más bien, las describe de forma general y en relación con cada paciente y su contexto integral.
La intervención del terapeuta del lenguaje en las alteraciones deglutorias de las personas adultas con síndrome de Down y diagnóstico demencial debe ser en forma coordinadora con un grupo interdisciplinario que incluya al menos: terapeuta físico, terapeuta respiratorio, terapeuta ocupacional, geriatra, nutricionista, neurólogo, psicólogo.
La selección de técnicas de intervención deglutoria recomendadas en esta investigación, no serán aplicables de forma indistinta para todos los pacientes adultos con síndrome de Down y diagnóstico demencial, sino más bien, el terapeuta del lenguaje debe hacer una evaluación exhaustiva de la condición del paciente, su cognición, sus alteraciones y establecer prioridades según los objetivos específicos de intervención.
No existe evidencia sobre la efectividad de las técnicas de intervención deglutorias específicas para pacientes con síndrome de Down y diagnóstico demencial, menos según en cada etapa de la enfermedad. Por lo tanto, la opción que se considera la más viable para el terapeuta del lenguaje, es que seleccione las estrategias con evidencia científica para personas normo típicas con demencia y que adapte su aplicación según la clínica inicial del paciente, resultados obtenidos en terapia y reevaluaciones constantes del estado deglutorio a lo largo del proceso degenerativo.
Referencias bibliográficas
1. Mamolar Andrés S, Santamarina Rabanal ML, Granda Membiela CM, Fernández Gutiérrez MJ, Sirgo Rodríguez P, Álvarez Marcos C. Trastornos de la deglución en la enfermedad de Parkinson. Acta Otorrinolaringol Esp [Internet]. 2017;68(1):15-22. doi: 10.1016/j.otorri.2016.02.001.
2. Borges APA, Sobrinho EG, Espínola F, Da Silva MSS, Maior VG, De Sousa DHA, et al. Dificuldades no tratamento de pacientes disfágicos em decorrência de Alzheimer no Sistema Único de Saúde (SUS). Braz J Health Review [Internet]. 2023;6(1):3001-3009. doi: 10.34119/bjhrv6n1-234
3. Cámpora H, Falduti A. Deglución de la A a, la Z. 2a ed. Buenos Aires: Ediciones Journal; 2019.
4. Ponce M, Garrigues V, Ortiz V, Ponce J. Trastornos de la deglución: un reto para el gastroenterólogo. Gastroenterol Hepatol [Internet]. 2007;30(8):487497. doi: 10.1157/13110504.
5. Salido P. Psycolab [Internet]. España: Psycolab; 2022 TAG Archives: Disfagia [aprox. 3 pantallas]. Disponible en: https://www.psycolab.com/tag/disfagia/
6. Strydom A, Coppus A, Blesa R, Danek A, Fortea J, Hardy J, et al. Alzheimer’s disease in Down syndrome: An overlooked population for prevention trials. Alzheimers Dement [Internet]. 2018;4:703-713. doi: 10.1016/j.trci.2018.10.006.
7. Özsürekci C, Arslan SS, Demir N, Çaliskan H, Sengül Ayçiçek G, Kilinç HE, et al. Timing of Dysphagia Screening in Alzheimer’s Dementia. JPEN J Parenter Enteral Nutr [Internet]. 2020;44(3):516-524. doi: 10.1002/jpen.1664.
8. Vargas García M, Bustamante Arboleda V, Ospina Ruiz A, Valvuena Cuartas C. Abordaje rehabilitador de la deglución en adultos mayores con enfermedades neurodegenerativas. Revisión sistemática. Rev Areté [Internet]. 2021;21(1):55-64. doi: 10.33881/1657-2513.art.21105.
9. Muíño M, Peña S, Iglesias A. Síndrome de Down y envejecimiento: una nueva situación que afrontar. REDIS [Internet]. 2019;7(2):157-164. doi: 10.5569/2340-5104.07.02.019.
10. Cañizares-Prado S, Molina-López J, Moya MT, Planells E. Oral Function and Eating Habit Problems in People with Down Syndrome. Int J Environ Res Public Health [Internet]. 2022;19(5):2616. doi: 10.3390/ijerph19052616.
11. Wu C, Zhang K, Ye J, Huang X, Yang H, Yuan L, et al. Evaluating the effectiveness of stepwise swallowing training on dysphagia in patients with Alzheimer’s disease: study protocol for a randomized controlled trial. Trials [Internet]. 2022;23(490):1-9. doi: 10.1186/s13063-022-06446-y.
12. Sepúlveda LE, Méndez P, Vázquez P. Description of Swallowing and Chewing Processes in Adults with Down Syndrome: An Exploratory Review. Univ Odontol [Internet]. 2021;40:1-12. doi: 10.11144/Javeriana.uo40.dscp.
13. Costa F, Marinho JI, de Medeiros MC, Celestino MNS, Gonçalves NAL. Analisando a disfagia em idosos com Alzheimer e a importância dos cuidados de enfermagem. CIEH [Internet]. 2021;1-12. Disponible en: https://editorarealize.com.br/editora/anais/cieh/2021/TRABALHO_EV160_MD1_SA109_ID1127_21092021222249.pdf
14. Lévano Loayza SA, Sovero Gaspar AT. Evaluación anatómica de la articulación temporomandibular mediante resonancia magnética. Artículo de revisión. Rev Estomatol Herediana [Internet]. 2020;30(4):285-293. doi: 10.20453/reh.v30i4.3882.
15. Sainz de la Peña-Hernández B, Solís Trujeque MV, Cruz-Anleu D. Síndrome de Down: un enfoque de las patologías respiratorias asociadas. Bol Pediatr [Internet].2020;60(253):110-115. Disponible en:
16. https://sccalp.org/uploads/bulletin_article/pdf_version/1605/BolPediatr2020_60_110-
17. Ariza de la Barrera JJ. Grado de severidad de la disfagia orofaríngea neurogénica en el paciente de unidad de cuidado intermedio. Rev. Hered Rehab [Internet]. 2020;3(1):20-26. doi: 10.20453/rhr.v3i1.3718.
18. Aliberas JT, Montaño G, di Flaviano G, Sopena Á, Spada N. Desarrollo de trastornos temporomandibulares en pacientes con Síndrome de Down. RAAO [Internet]. 2022;67(2):18-20.Disponible: https://www.ateneoodontologia.org.ar/articulos/lxvii02/articulo03.pdf
19. Saucedo-Rodríguez JE, Cruz M, Pérez MC, Vega V. Envejecimiento de las personas con síndrome de Down. Un nuevo reto para la salud. Index Enferm. [Internet]. 2017;26(3):166-169. Disponible en: https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1132-12962017000200010&lng=es
20. Startin CM, Hamburg S, Hithersay R, Al-Janabi T, Mok KY, Hardy J, et al. Cognitive markers of preclinical and prodromal Alzheimer’s disease in Down Syndrome. Alzheimers Dement [Internet]. 2019;15(2):245-257. doi: 10.1016/j.jalz.2018.08.009.
21. Simões ALS, Oliva Filho A, Hebling E. Signs for early detection of dysphagia in older adults with severe Alzheimer’s disease. J Nutr Health Aging [Internet]. 2020;24(6):659-664. doi: 10.1007/s12603-020-1382-8.
22. Freire RD, Silva LCO. Disfagia em idosos com trastornos neurocognitivos. RESC [Internet]. 2021;11(2):71-90. Disponible en: https://rescceafi.com.br/vol11/n2/artigo%2010%20pags%2071%20a%2090. pdf
23. Piquero J, Serra N, Rozas-Munoz E, De Monserrat R. Fisiopatología y manejo de la xerosis y alteraciones orales en pacientes con trisomía 21. Rev. Med Int Sindr Down [Internet]. 2017;21(3):46-50. doi: 10.1016/j.sd.2017.10.001.
24. Souto S, González L. Fisioterapia orofacial y de reeducación de la deglución. Hacia una nueva especialidad. Fisioter [Internet]. 2003;25(5):248-292. doi:10.1016/S0211-5638(03)73067-3.
25. Argüello Vélez P, Bedoya Rodríguez NA, Torres Arango M, Sánchez Rodríguez I, Téllez Méndez C, Tamayo Cardona J. Implementación de la terapia miofuncional orofacial en una clínica de posgrado de Ortodoncia. Rev Cubana Estomatol [Internet]. 2018:55(1):14-25. Disponible en: https://www.redalyc.org/articulo.oa?id=378668256003
26. Bottini E, Carrasco A, Coromina J, Donato G, Echarri P, Grandi D, et al. Protocolo de exploración inicial interdisciplinar orofacial para adultos (Dirigido a logopedas, odontólogos, otorrinolaringólogos y médicos generalistas) [Internet]. España; Centro Coromina: 2018. Disponible en: https://www.teknon.es/es/especialidades/centro-coromina/publicaciones.ficheros/467383-Protocolo
27. Güell Rous MR. Rehabilitación respiratoria: del arte a la evidencia. Open Resp Archiv [Internet]. 2022;4:100143. doi: 10.1016/j.opresp.2021.100143.
28. Rodríguez Acevedo MN, Vaamonde Lago P, González Paz T, Quintana Sanjuás A, González Cortés MJ, editores. Disfagia orofaríngea: actualización y manejo en poblaciones específicas [Internet]. España: SGORL PCF; 2018.
29. Disponible en: https://www.researchgate.net/publication/329197843_Disfagia_orofaringea_Actualizacion_y_manejo_en_poblaciones_especificas
30. Molina Gil B, Guerra Blanco FJ, Gutiérrez Fonseca R. Disfagia y aspiración. En: Sociedad Española de Otorrinolaringología. Libro Virtual de Formación en Otorrinolaringología SEORL. España: SEORL; 2015.
31. Rivera Capacho E, Rangel Navia HJ, Espinosa Calderón J. Análisis fenoménico de la técnica neuromuscular funcional como tratamiento para el SAOS. Rev Investig Innov Cienc Salud [Internet]. 2020;2(1): 56-81. doi: 10.46634/riics.45.
32. Schwarz A, Schwarz Al. Relajación muscular progresiva de Jacobson. España: Hispano Europea; 2017.
33. Alfonso Mantilla J I. Uso del vendaje neuromuscular en disfunciones orofaciales, intervención desde Fisioterapia y Fonoaudiología. Un estudio de reflexión. Mov Cient [Internet]. 2019;13(1):71-76. doi: 10.33881/20117191.mct.13108.
34. Chica S, Román M, Hurtado MF, Delprado F. Tratamiento de la deglución en adultos [Internet]. Colombia: Fundación Universitaria María Cano; 2020. Disponible en: https://www.fumc.edu.co/documentos/investigacion/tratamientodeladisfagiaenadultos.pdf