Regulación sensorio motriz en lactantes de 2 a 15 meses de edad con antecedente de prematuridad. González-López V. y cols. ISSN 2215-5562. Rev. Ter. Julio-Diciembre del 2025; Vol.19 N° 2: 79-88.
ARTÍCULO ORIGINAL
Regulación sensorio motriz en lactantes prematuros de 2 a 15 meses en la consulta de estimulación temprana del Hospital Materno Perinatal Mónica Pretelini Sáenz
Sensory-motor regulation in infants aged 2-15 months with a history of prematurity within the early stimulation outpatient clinic of the Mónica Pretelini Sáenz Maternal Perinatal Hospital.
Título corto: Regulación sensorio motriz en lactantes de 2 a 15 meses de edad, con antecedente de prematuridad.
Autores: Vanessa González-Lopez1, Jorge J. Velásques-González2, Arturo Martínez-Cosme1, Imelda Martínez-Flores1.
Filiación: 1Universidad Autónoma del Estado de México, Ciudad de México, México. 2Hospital Materno Perinatal Mónica Pretelini Sáenz, Toluca de Lerdo, México.
Autor de correspondencia: Vanessa González-López, correo electrónico: naneglop@gmail.com
Rev. Ter. Julio-Diciembre del 2025; Vol. 19 N°2
Forma de citar: González-López V, Velásquez-Gonzalez JJ, Martínez-Cosme A. Regulación sensorio motriz en el lactante de 2 a 15 meses de edad, con antecedente de prematuridad dentro de la consulta externa de estimulación temprana del Hospital Materno Perinatal Mónica Pretelini Sáenz, Toluca, Estado de México. Rev Ter [Internet]. 2025;19(2): 79-88.
Financiamiento: ninguno.
Conflicto de intereses: ninguno.
Fecha de envío: 3 de diciembre del 2024.
Fecha de aceptación: 27 de junio del 2025.
Abreviaturas: CIMT, Constraint-Induced Movement Therapy; COPCA, Coping with and Caring for infants with special need; GAME, Goals-Activity-Motor Enrichment; GMFCS, Gross Motor Functional Classification System; HINE, Hammersmith Infant Neourological Examination; IMSS, Instituto Mexicano del Seguro Social; ISEM, Instituto de Salud del Estado de México; PC, Parálisis Cerebral; SDG, Semanas de Gestación.
Resumen
Introducción: según la Organización Mundial de la Salud (OMS) las tres cuartas partes de las muertes causadas por la prematuridad podrían prevenirse con intervenciones disponibles que son costos eficaces. En México la atención intrahospitalaria dirigida a neonatos es considerada heterogénea y deficiente, mientras que los programas de estimulación temprana para lactantes tradicionalmente incluyen la educación a padres encaminado al logro de los hitos del desarrollo mediante técnicas ambiguas excluyendo factores psicosociales dentro de las intervenciones terapéuticas. Objetivo: identificar las alteraciones sensorio-motrices presentadas en los lactantes de 2 a 15 meses de edad con antecedente de prematuridad promoviendo intervenciones terapéuticas afines a las necesidades de estos. Metodología: se realizó un estudio observacional descriptivo, analítico y transversal donde se revisó en el expediente clínico los antecedentes de cada lactante, posterior a la aplicación de la escala de Hammersmith Infant Neurological Examination (HINE) se tomaron los resultados de 54 lactantes con antecedente de prematuridad que, para su correcta interpretación, se utilizó la escala de Gross Motor (GMFCS) obteniendo un diagnóstico funcional predictivo de cada uno, para posteriormente diseñar recomendaciones de intervenciones con base en las necesidades identificadas. Resultados: de 54 lactantes incluidos en el estudio, 35 fueron del sexo masculino y 19 de sexo femenino. De 40 lactantes valorados entre 3 - 6 meses 4 (7,4%) presentaron puntuaciones menores a 35 puntos, 22 (40,74%) puntuaciones entre 40 – 59 puntos y 14 (25,92%) puntuaciones entre 60 – 70. De 10 lactantes valorados a los 6 - 9 meses 1 (1,8%) presentó puntuaciones menores a 35 puntos (riesgo alto de no lograr una movilidad independiente y de padecer parálisis cerebral), mientras que 1 (1,8%) puntuaciones entre 40 – 59 puntos y 8 (14,81%) puntuaciones arriba de 70 puntos. No se reportaron lactantes de 9 - 12 meses. Cuatro lactantes (7,4% del total) valorados a los 12-15 meses alcanzaron la puntuación máxima del instrumento aplicado (78 puntos). Finalmente 49 (90,74%) lactantes se encontraron con un GMFCS de I – II y una minoría de 5 (9,26%) en niveles IV – V. Conclusión: el seguimiento de los lactantes posterior al alta es fundamental para la prevención y detección de trastornos en el neurodesarrollo además de resultar oportuno para el adecuado apego al tratamiento de estos que complementado por el ofrecimiento de experiencias sensorio-motrices es posible promover y adaptar intervenciones terapéuticas de vanguardia a las condiciones económicas, sociales y culturales de la población mexicana.
Palabras clave: lactante, prematuridad, intervención temprana, prevención, Escala-HINE, Clasificación-GMFCS, neurodesarrollo.
Abstract
Introduction: According to the World Health Organization (WHO), three quarters of deaths caused by prematurity could be prevented with available, cost-effective interventions. In Mexico, in-hospital care aimed at neonates is considered heterogeneous and deficient, while early stimulation programs for infants traditionally include parent education aimed at achieving developmental milestones through ambiguous techniques, excluding psychosocial factors within therapeutic interventions. Objective: Identify the sensorimotor alterations presented in infants between 2 and 15 months of age with a history of prematurity, promoting therapeutic interventions related to their needs. Methodology: A descriptive, analytical and cross-sectional observational study was carried out where the clinical record of each infant was reviewed. After applying the Hammersmith Infant Neurological Examination (HINE) scale, the results were taken. 54 infants with a history of prematurity, for correct interpretation the Gross Motor Scale (GMFCS) was used, obtaining a predictive functional diagnosis of each one to subsequently design intervention recommendations based on the identified needs. Results: Of 54 infants included in the study, 35 were male and 19 were female. Of 40 infants evaluated between 3 - 6 months, 4 (7,4%) had scores less than 35 points, 22 (40,74%) had scores between 40 - 59 points and 14 (25,92%) had scores between 60 - 70. Of 10 infants evaluated at 6 - 9 months 1 (1,8%) presented scores less than 35 points, which represents a high risk of not only achieving independent mobility, but also of suffering from CP. While 1 (1,8%) scores between 40 – 59 points and 8 (14,81%) score above 70 points. No infants between 9 - 12 months were reported. Finally, 4 infants evaluated at 12 - 15 months, representing 7,4% of the total, reached the maximum score of the instrument applied (78 points).Finally, 49 (90.740%) infants were found with a GMFCS of I - II and a minority of 5 (9.259%) at levels IV - V. Conclusion: Follow-up of infants after discharge is essential for the prevention and detection of disorders in neurodevelopment, in addition to being opportune for adequate adherence to the treatment of these, complemented by the offering of sensory-motor experiences, it is possible to promote and adapt cutting-edge therapeutic interventions to the economic, social and cultural conditions of the Mexican population.
Keywords: Infant, prematurity, early intervention, prevention, HINE-Scale, GMFCS-Classification, PC, neurodevelopment.
Introducción
Según la Organización Mundial de la Salud (OMS) las tres cuartas partes de las muertes causadas por la prematuridad podrían prevenirse con intervenciones disponibles que son costos eficaces1. En México la atención intrahospitalaria dirigida a neonatos es considerada heterogénea y deficiente2, mientras que los programas de rehabilitación para lactantes tradicionalmente incluyen la educación a padres encaminado al logro de los hitos del desarrollo mediante técnicas ambiguas excluyendo factores psicosociales dentro de las intervenciones terapéuticas.
En México nacen más de 120 mil prematuros moderados al año, identificándose como causa de mortalidad neonatal en un 28,8%3. El Instituto Mexicano del Seguro Social (IMSS) reportó que el porcentaje de prematuridad se ha incrementado y actualmente se ubica en 9,75%, representando 40,411 nacimientos prematuros cada año, donde cerca de 114 recién nacidos eran menores de 28 semanas, 225 nacieron entre las 28 y 31,6 semanas de gestación (SDG), y cerca de 700 niños fueron prematuros tardíos3,4. La prematuridad se caracteriza por la disminución de todas las funciones vitales5, estos pacientes tienen más probabilidades de presentar importantes deterioros del desarrollo neurológico a corto y largo plazo, ya que el cerebro atraviesa un período crítico de desarrollo y maduración entre las 24 y 40 SDG que ocurre principalmente durante su hospitalización en la Unidad de Cuidados Intensivos Neonatales (UCIN)6.A nivel neurofisiológico, los ganglios basales producen la plasticidad cerebral responsable del aprendizaje motor y la formación de hábitos, mientras que perturbaciones severas de este sistema pueden producir trastornos del movimiento y enfermedades neuropsicológicas7, es decir, aquella información ofrecida por el entorno influye en el desarrollo saludable del aprendizaje motor, vislumbrando que los fenómenos sensoperceptivos son capaces de cambiar las respuestas motoras8.
Existen diversas escalas para valorar el neurodesarrollo, la escala de Hammersmith Infant Neurological Examination (HINE)9,10 se ha propuesto recientemente como una de las primeras herramientas de examen neurológico para el diagnóstico de parálisis cerebral (PC)11,12 Esta condición es la principal causa de discapacidad infantil en México13. Hasta el momento no existen estudios epidemiológicos que reporten la incidencia de PC en México14. Sin embargo, es notorio como la atención ofrecida en la consulta externa de estimulación temprana, es el modelo biomédico que guía el ejercicio profesional, en donde actualmente no se cuenta con prácticas actualizadas e innovadoras que sean basadas en evidencia referidas al lactante desde un punto terapéutico preventivo ante el riesgo de adquirir algún retraso psicomotor. Esta investigación tiene como el objetivo identificar el estado de regulación sensorio motriz presentado en los lactantes con antecedente de prematuridad, para aportar a la búsqueda de nuevos ejes de intervención que logren abarcar mayores problemáticas del lactante que se ven reflejadas en su participación en el entorno.
Metodología
Participaron 54 lactantes con antecedente de prematuridad, mayores de 2 meses y menores de 15 meses de edad corregida, siendo 35 de sexo masculino y 19 del sexo femenino, quienes acudieran a valoración en el servicio de rehabilitación (estimulación temprana) en el Hospital Materno Perinatal “Mónica Pretelini Sáenz” para ser valorados por dicho servicio.
Procedimiento
Para el desarrollo de este trabajo se utilizó un diseño transversal, descriptivo y observacional comenzando por revisar los expedientes clínicos de los lactantes reclutados entre agosto y octubre 2023. Posterior se tomaron los resultados de cada valoración con la escala de HINE y se interpretaron utilizando la escala de Gross Motor (GMFCS)15 obteniendo un diagnóstico funcional predictivo de cada uno. Por último, se indicaron recomendaciones de intervención basados en programas actualizados para la estimulación temprana.
El presente trabajo fue evaluado y aprobado por un Comité en la Universidad Autónoma del Estado de México; la información de los participantes fue anonimizada y los resultados se presentan de manera que ninguno de ellos pueda ser identificable.
Instrumentos y materiales
Se tomaron en cuenta datos del expediente clínico y se complementaron con el HINE y GMFCS, consiguiendo así puntajes que determinaron el estado sensorio motriz de cada lactante, mismos que encaminaran a la propuesta de intervenciones terapéuticas a considerar.
Los resultados de la variable de la edad gestacional al momento de la valoración fueron las semanas de gestación (SDG) y la edad cronológica en semanas (EC) tomadas del expediente clínico para así aplicar la formula edad cronológica menos las semanas de gestación (EC- SDG)16 y obtener la edad corregida del lactante. Esto tiene como objetivo que, al ser evaluado, cada ítem tenga relación con la etapa de desarrollo adecuada para la edad del lactante considerando el tiempo de prematuridad.
Los resultados de la variable estado neurológico fueron tomados de la escala aplicada HINE10, la cual evalúa los nervios craneales, la postura, los movimientos, el tono muscular y los reflejos, cada elemento se califica por separado, de 0 a 3. Cuenta con otras dos secciones (mismas que no son incluidas en la puntuación final) que valoran el desarrollo motor (hitos del desarrollo) y el comportamiento del lactante durante la valoración. Las puntuaciones globales se informan como óptimas si son iguales a los 73 a los 9 / 12 meses, o igual o por encima de los 70 y 67 a los 6 meses y 3 meses respectivamente, restando 10 puntos a cada puntaje en caso de ser prematuro11,12.
Los resultados de la variable GMFCS fueron basados en las puntuaciones de la escala aplicada HINE. La GMFCS15 clasifica de una forma clara (Niveles I - V) la función motora actual de una persona, y una idea de qué equipo o ayuda para la movilidad un niño o un adulto puede necesitar en el futuro, como muletas, un andador o una silla de ruedas.
Resultados
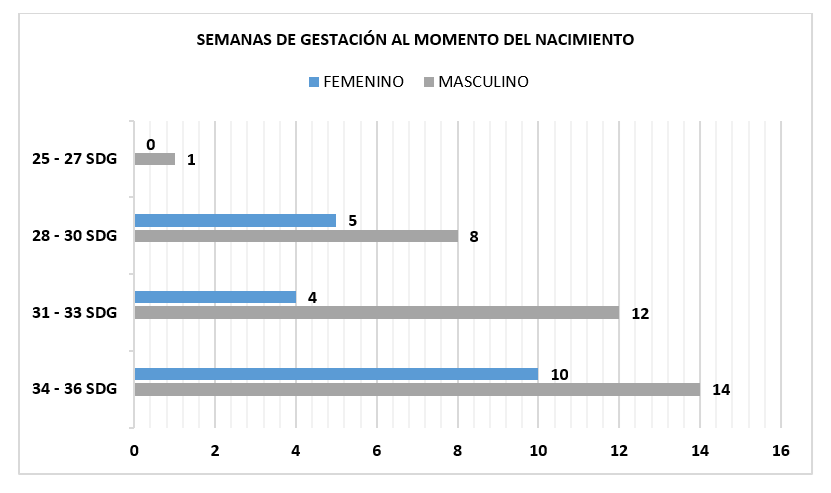
El estudio contó con 54 participantes donde 35 fueron del sexo masculino y 19 del sexo femenino de los que 0 mujeres y 1 hombre (1,85%) fueron nacidos entre las 25 y 27 semanas de gestación (SDG), 5 mujeres y 8 hombres (24,07%) nacidos entre las 28 – 30 SDG, 4 mujeres y 12 hombres (29,62%) nacidos entre las 31 – 33 SDG, finalmente 10 mujeres y 14 hombres (44,44%) nacidos entre las 34 – 36 SDG (ver Figura 1).

Figura 1. Semanas de gestación al momento del nacimiento.
Fuente: Concentración de datos de la investigación con base en los resultados. SDG: Semanas de Gestación.
Se dividieron los porcentajes de acuerdo con el punto de corte respecto a la edad en meses al momento de aplicación: de 40 lactantes valorados de los 3 - 6 meses 4 (7,40%) presentaron puntuaciones menores a 35 puntos, 22 (40,74%) puntuaciones entre 40 – 59 puntos y 14 (25,92%) puntuaciones entre 60 – 70. De 10 lactantes valorados entre los 6 - 9 meses 1 (1,85%) presentó puntuaciones menores a 35 puntos, lo que representa un riesgo alto de no solamente lograr una movilidad independiente, sino también de padecer PC. Mientras que 1 (1,85%) puntuaciones entre 40 – 59 puntos y 8 (14,81%) puntuaciones arriba de 70 puntos. No se reportaron lactantes de 9 - 12 meses. Finalmente 4 lactantes valorados entre los 12 - 15 meses representado por el 7,40% del total alcanzaron la puntuación máxima del instrumento aplicado (78 puntos).
Los datos del grado en el cual se encuentra cada lactante dentro de GMFCS mostraron que el 48,15% se encontraron en el nivel I, el 42,60% entre nivel I - II; siendo considerados grados para un pronóstico predictivo favorable para la marcha, mientras que una minoría conformada por el 9,25% en nivel IV - V con un pronóstico predictivo desfavorable significando un riesgo alto de no conseguir una movilidad independiente a largo plazo, además de ser indicador de un alto riesgo de padecer PC.
Cabe destacar que el pronóstico al ser predictivo continúa siendo reservado para la función, ya que para confirmar el diagnóstico de PC es necesario contar con otras pruebas como Movimientos generales o estudios de imagen (ver Figura 2).
Discusión
Más allá de la prevención, la falta de apego a las recomendaciones de buenas prácticas basadas en evidencia afecta otros aspectos de la atención clínica2. El objetivo del presente trabajo fue identificar las alteraciones sensorio-motrices presentadas en los lactantes de 2 – 15 meses de edad con antecedente de prematuridad promoviendo intervenciones terapéuticas afines a las necesidades del lactante.
En este estudio, el factor de prematuridad se observó mayormente en lactantes masculinos que femeninos, sin mencionar que se detectaron puntajes más bajos en aquellos que fueron valorados entre los 3 – 6 meses, en cuanto a los pronósticos desfavorables en estos lactantes es importante considerar que la edad madurativa es menor a algunos lineamientos que marca la escala de HINE; por ejemplo las reacciones de paracaídas en niños menores de 4 meses, por lo que un estudio más amplio de carácter longitudinal que incluya revaloraciones sería de gran ayuda para estandarizar los resultados dando seguimiento a los casos en diferentes edades. A pesar de ello se encontró un mayor número de lactantes con puntuaciones que marcan un pronóstico favorable que aquellos con pronóstico desfavorable lo que sugiere apertura a la reflexión e invitación para el desarrollo de proyectos dirigidos a este sector poblacional.
En una revisión de intervenciones terapéuticas elaborada en el año 2019 se destacó la elaboración de un sistema de semáforo que muestra la viabilidad de cada programa propuesto17.
De acuerdo con la literatura se encontraron sugerencias que resaltan intervenciones que inducen al lactante para involucrarse con su contexto social y entorno ambiental propiciando una estimulación sensorio motriz más certera. Al ser esta la última actualización, es preciso continuar la línea de investigación donde en este estudio se pudo observar que al momento de ofrecer un servicio de rehabilitación es importante que este sea de calidad y actualizado en evidencia para promover intervenciones asertivas y realistas.
Algunas de estas intervenciones fueron elegidas desde su evidencia científica y planificadas con base en los resultados de este estudio para así ser adaptadas y ser recomendadas para llevarse a cabo en el hogar considerando el contexto socio – económico de los lactantes que se presentaron.
|
3 - 6 MESES |
|||
|
NÚM LACTANTES |
GMFCS |
PP |
% |
|
14 |
I |
FAV. |
25,925% |
|
22 |
I - II |
FAV. |
40,740% |
|
4 |
IV - V |
D. FAV. |
7,407% |
|
TOTAL |
74,072% |
||
|
6 - 9 MESES |
|||
|
NÚM LACTANTES |
GMFCS |
PP |
% |
|
8 |
I |
FAV. |
14,814% |
|
1 |
I - II |
FAV. |
1,851% |
|
1 |
IV - V |
D. FAV. |
1,851% |
|
TOTAL |
18,516% |
||
|
9 - 12 MESES |
|||
|
NÚM LACTANTES |
GMFCS |
PP |
% |
|
0 |
I |
FAV. |
0 |
|
0 |
I - II |
FAV. |
0 |
|
0 |
IV - V |
D. FAV. |
0 |
|
TOTAL |
0% |
||
|
12 - 15 MESES |
|||
|
NÚM LACTANTES |
GMFCS |
PP |
% |
|
4 |
I |
FAV. |
7,407% |
|
0 |
I - II |
FAV. |
0 |
|
0 |
IV - V |
D. FAV |
0 |
|
TOTAL |
7,407% |
||
Figura 2. Puntuaciones obtenidas de escala HINE y clasificación por GMFCS según grupo de edad
Fuente: Concentración de datos de la investigación con base en los resultados.
PTS: Puntos. GMFCS.: Gross Motor Functional Classification System. PP: Pronóstico predictivo. FAV.: Favorable. D.FAV.: Desfavorable.
En la población de nuestro estudio se propusieron intervenciones de la siguiente forma. Aquellos lactantes que presentaron asimetrías en un hemicuerpo o pobre reacción de defensa se procuró encaminar parte de su intervención hacia el método de Constraint-Induced Movement Therapy/ Terapia De Movimiento Inducido Por Restricción Modificada (Baby CIMT)18 donde por medio de la restricción del miembro funcional se desarrollan retos hacia el miembro afectado aumentado la funcionalidad en calidad y cantidad involucrando a los padres para disminuir el factor estrés y aumentar igualmente funciones cognitivas y sociales del lactante.
Bajo lineamientos del programa se adaptaron aspectos como la duración de actividades, el lugar en el que se desarrollan además del nivel de complejidad haciendo un hincapié en las transiciones esperadas para la edad de cada lactante por tanto se optó por guiarse con el programa de Goal – Activity – Enrichment Environmental (GAME)19 misma que hace referencia hacia un entrenamiento del niño dirigido a objetivos en un ambiente enriquecedor, donde se involucra la planificación de la intervención con la familia realizando un coaching y así identificar avances tanto la dosificación de retos a vencer por el niño.
En lactantes donde se identificara especialmente debilidad visual/ auditiva o un cierre total en miembros superiores, además de llevarse a cabo con aquellos cuyo control postural se encontraba deficiente, admitiendo que se modificaron algunos lineamientos de CareToy20,21, para poder ser llevado a cabo en el hogar con bajos recursos, ya que este programa es desarrollado por medio de tecnologías con equipo que promueva la modulación de tareas centradas en la persona enfatizando la visión del niño, su fuerza de agarre y el control postural.
En niños de 6 meses en adelante con mayor énfasis en aquellos de 12 - 15 meses se fue promoviendo la autoiniciación como fuente principal incluyendo su participación en actividades sencillas como la alimentación o de cuidado personal. Small Step Program22,23 considera los objetivos como funcionales y significativos dentro de las actividades de la vida diaria del niño (4 meses en adelante) por medio de actividades autoiniciadas por el niño involucrando el uso de sus manos, la movilidad y la comunicación.
En los lactantes con puntajes más bajos con presencia de asimetrías o alteraciones en el tono muscular se consideró de base el programa Coping with the Caring (COPCA)24 que es una intervención centrada en la familia haciendo una combinación entre la Teoría de Selección de Grupos Neuronales (TSGN) y los cuidados de la familia con énfasis en el niño con desarrollo atípico mediante Occupational Performance Coaching (OPC) y Solution-Focused Coaching in Pediatric Rehabilitation22,25 donde se destaca el rol del terapeuta promoviendo la autonomía e independencia en la crianza del niño sin discriminar rituales y tradiciones familiares.
Es importante saber que el servicio de rehabilitación en el sector público mexicano no es ofrecido sino hasta el tercer nivel de atención26, cuando el ofrecimiento de la estimulación temprana para ser oportuna debería ser incluida también en primer y segundo nivel, llegando así a un mayor número de familias implicando una detección temprana de algún retraso en el desarrollo.
Si bien, en México no se cuenta con una tasa de incidencia de PC aún, un estudio realizado en el Estado De Nuevo León reveló que la incidencia de PC en esta población fue de 4.4 de 1000 (superior a la reportada por los países desarrollados)14. Esto refleja la importancia del seguimiento o monitorización de los lactantes para su valoración periódica y como al ser instancias gubernamentales es un hecho que los pacientes no cuentan con el acceso o los recursos que en países desarrollados sí. Por tanto, la adaptación de las intervenciones se rigió por las características de cada familia considerando la región, el número de integrantes, si estos contaban con alguna red de apoyo saludable, ocupación de los cuidadores, estado económico y contextos socio – culturales respetando tradiciones y rituales de cada una.
La necesidad de aplicar investigaciones acerca del área neonatal es una realidad en México para que estas puedan ser consideradas e incluidas en los programas de educación superior de terapia ocupacional, puesto a que ha demostrado lo novedoso que resulta ser dentro del sector salud a pesar de contar con el desconocimiento de la profesión dentro de un equipo multidisciplinario. Propiciando la identificación de aquellos aspectos que necesitan mejora en la calidad de atención en los servicios de salud pública.
Refriéndose específicamente a la investigación con niños, esta debe ser honesta y transparente, tomando en cuenta la dignidad, los derechos y el bienestar de los participantes27. Las investigaciones futuras podrían identificar/ diseñar valoraciones afines a las características poblacionales o también la búsqueda de tasas de incidencia de PC o trastornos del neurodesarrollo desde edades tempranas en el país. Al mismo tiempo, considerar investigaciones que logren corroborar cual es el impacto real de intervenciones propuestas buscando innovar el proceso de evaluación, detección e intervención en población de países de bajo desarrollo descubriendo cuales son aquellas barreras físicas o sociales que alteren el neurodesarrollo donde el factor humano (ya sea madre, padre) ha sido olvidado y excluido en el estado de bienestar del bebé.
Dentro del estudio se concluyó que el proceso de valoración mediante herramientas estandarizadas, validadas y actualizadas puede representar un punto de partida hacia la identificación de signos de alarma en el neurodesarrollo de los lactantes que se exponen a una serie de eventos, ambientes y rutinas post hospitalización donde se necesita un seguimiento con fines preventivos y la detección de trastornos en el neurodesarrollo promoviendo el adecuado apego al tratamiento que fomente la adaptación de intervenciones terapéuticas de vanguardia como las sugeridas considerando en todo momento las condiciones económicas, sociales y culturales de la población, preservando la dignidad de cada familia ofreciendo un impacto de manera positiva en el desarrollo del lactante.
Referencias bibliográficas
1
1. Organización Mundial de la Salud[Internet]. Ginebra: OMS; 2023. Nacimientos prematuros; [aprox. 5 pantallas]. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/preterm-birth
2. Saturno-Hernández PJ, Poblano-Verástegui O, Flores-Hernández S, Martínez-Nicolás I, Vieyra-Romero W, Halley-Castillo ME. Carencias y variabilidad en la calidad de la atención a neonatos hospitalizados en México. Estudio transversal en 28 hospitales públicos. Salud Pública Méx[Internet]. 2021;63(2):180–189. doi: 10.21149/11616
3. López-García B, Ávalos Antonio N, Belmar Díaz Gómez N. Incidencia de prematuros en el Hospital General Naval de Alta Especialidad 2015–2017. Rev Sanid Milit[Internet]. 2019;72(1):19-23. Disponible en: https://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0301-696X2018000100019
4. Gobierno de México. En el Día Mundial del Prematuro, el IMSS promueve un embarazo sano para que los bebés nazcan en término [Internet]. Archivo Gobierno de México. 16 de noviembre de 2019. Disponible en: https://www.imss.gob.mx/prensa/archivo/201908/498
5. Gavin ML. Nemours. Kids Health [Internet]. Estados Unidos:Nemour Children’s Health;2019. Si su bebé nace prematuro; [aprox. 5 pantallas]. Disponible en: https://kidshealth.org/es/parents/preemies.html
6. Aita M, De Clifford Faugère, Lavallée A, Feeley N, Stremler R, Rioux É, et al. Effectiveness of interventions on early neurodevelopment of preterm infants: a systematic review and meta-analysis. BMC Pediatr [Internet]. 2021;21(210):1-17. doi: 10.1186/s12887-021-02559-6
7. Bamford NS, McVicar K. Localizing Movement Disorders in Childhood. Lancet Child Adolesc Health [Internet]. 2020;3(12):P617-P928. doi: 10.1016/S2352-4642(19)30330-X
8. Shonkoff JP, Phillips DA. From Neurons to Neighborhoods: The Science of Early Childhood Development [Internet]. Washington, DC: National Academy Press; 2000. doi: 10.17226/9824
9. Romeo DM, Ricci D, Brogna C, Mercuri E. Use of the Hammersmith Infant Neurological Examination in infants with cerebral palsy: a critical review of the literature. Dev Med Child Neurol [Internet]. 2015;58(3):240–245. doi: 10.1111/dmcn.12876
10. Hidalgo Robles A. Álvaro Hidalgo-Robles [Internet]. España:Álvaro Hidalgo Robles:2024. La Hammersmith Infant Neurological Examination (HINE); [aprox. 8 pantallas].. Disponible en: https://alvarohidalgorobles.com/implementacion-herramientas-deteccion-temprana-paralisis-cerebral/
11. Bosanquet M, Copeland L, Ware R, Boyd R. A systematic review of tests to predict cerebral palsy in young children. Dev Med Child Neurol [Internet]. 2013;55(5):418-426. doi: 10.1111/dmcn.12140
12. Romeo DM, Ricci D, Brogna C, Mercuri E. Use of the Hammersmith Infant Neurological Examination in infants with cerebral palsy: a critical review of the literature. Dev Med Child Neurol [Internet]. 2015;58(3):240-245. doi: 10.1111/dmcn.12876
13. Gobierno de México. Día Mundial de la Parálisis Cerebral | 06 de octubre [Internet]. México:Gobierno de México;2023. Disponible en: https://www.gob.mx/insabi/articulos/dia-mundial-de-la-paralisis-cerebral-06-de-octubre
14. Barron-Garza F, Coronado-Garza M, Gutiérrez-Ramírez S, Ramos-Rincón JM, Guzman-de-la-Garza F, Lozano-Morantes A, et al. Incidence of cerebral palsy, risk factors, and neuroimaging in Northeast Mexico. Pediatr Neurol[Internet]. 2023;143:50-58. doi: 10.1016/j.pediatrneurol.2023.02.005
15. Cerebral Palsy Alliance Research Foundation. Gross Motor Function Classification System (GMFCS) [Internet]. Estados Unidos:GMFCS;2023. Disponible en: https://cparf.org/what-is-cerebral-palsy/severity-of-cerebral-palsy/gross-motor-function-classification-system-gmfcs/
16. Healthy Children. Corrected Age for preemies [Internet]. Estado Unidos: Healthy Children:2018. Disponible en: https://www.healthychildren.org/English/ages-stages/baby/preemie/Pages/Corrected-Age-For-Preemies.aspx
17. Novak I, Morgan C, Fahey M, Finch-Edmonson M, Galea C, Hines A, et al.State of the evidence traffic lights 2019: Systematic review of interventions for preventing and treating children with Cerebral palsy.Curr Neurol Neurosci Rep[Internet]. 2020;20(2):3. doi: 10.1007/s11910-020-1022-z
18. Eliasson AC, Sjöstrand L, Ek L, Krumlinde-Sundholm L, Tedroff K. Efficacy of baby-CIMT: study protocol for a randomised controlled trial on infants below age 12 months, with clinical signs of unilateral CP. BMC Pediatr [Internet]. 2014;14(141):1-11. doi: 10.1186/1471-2431-14-141
19. Morgan C, Novak I, Dale RC, Guzzetta A, Badawi N. GAME (Goals - Activity - Motor Enrichment): protocol of a single blind randomized controlled trial of motor training, parent education and environmental enrichment for infants at high risk of cerebral palsy. BMC Neurol [Internet]. 2014;14(203):1-9. doi: 10.1186/s12883-014-0203-2
20. Cecchi F. CareToy project. A modular smart system for Infant’s Rehabilitation at home based on Mechatronic toys[Internet]. Alemania: CareToy Project; 2012.. Disponible en: http://www.caretoy.eu/sites/default/files/activity_documentation/CareToy1_MFI.pdf
21. Sgandurra G, Bartalena L, Cioni G, Greisen G, Herskind A, Inguaggiato E, et al. Home-based, early intervention with mechatronic toys for preterm infants at risk of neurodevelopmental disorders (CARETOY): a RCT protocol. BMC Pediatr[Internet]. 2014;14(268):1-9. doi: 10.1186/1471-2431-14-268
22. Hielkema T, Hamer EG, Reinders-Messelink HA, Maathuis CGB, Bos AF, Dirks T, et al. LEARN 2 MOVE 0–2 years: effects of a new intervention program in infants at very high risk for cerebral palsy; a randomized controlled trial. BMC Pediatr[Internet]. 2010;10(76):1-8. doi: 10.1186/1471-2431-10-76
23. Eliasson AC, Holmström L, Aarne P, Von Merntzer CN, Weiland AL, Sjöstrand L, et al. Efficacy of the small step program in a randomised controlled trial for infants below age 12 months with clinical signs of CP; a study protocol. BMC Pediatr[Iinternet]. 2016;16(175):1-13. doi: 10.1186/s12887-016-0711-x
24. Akhbari Ziegler S, de Souza Morais RL, Magalhães L, Hadders-Algra M. The potential of COPCA’s coaching for families with infants with special needs in low- and middle-income countries. Front Pediatr[Internet]. 2023;11:983680. doi: 10.3389/fped.2023.983680
25. Dirks T, Blauw-Hospers CH, Hulshof LJ, Hadders-Algra M. Differences between the family-centered “COPCA” program and traditional infant physical therapy based on neurodevelopmental treatment principles. Phys Ther[Internet]. 2010;91(9):1303–1322 doi: 10.2522/ptj.20100207
26. Diario Oficial de la Federación. Secretaría de Gobernación [Internet]. México:Gobernación de México;2022. ACUERDO por el que se emite el Modelo de Atención a la Salud para el Bienestar (MAS-BIENESTAR); [aprox. 62 pantallas]. Disponible en: https://www.dof.gob.mx/nota_detalle.php?codigo=5669707&fecha=25/10/2022#gsc.tab=0
27. Molina Montoya NP. Aspectos éticos en la investigación con niños. Cienc Tec Salud Vis Ocul [Internet]. 2018;16(1):75-87. doi: 10.19052/sv.4348