Abordajes fisioterapéuticos del dolor patelofemoral en corredores. Quirós-Lynch J. y cols.
ISSN 2215-5562. Rev. Ter. Julio-Diciembre de 2024; Vol. 18 N°2: 41-57.
ARTÍCULO DE REVISIÓN
Abordajes fisioterapéuticos del dolor patelofemoral en corredores
Physiotherapeutic approaches to patellofemoral pain in runners
Título corto: Abordajes fisioterapéuticos del dolor patelofemoral en corredores
Autor: Jose Daniel Quirós-Lynch1, Verónica María Ramírez-Cambronero2, Luz Marina Castro-Mora3, Anthony García-Marín 3.
Filiación: 1Fisioterapeuta independiente, BTL Medical, San José, Costa Rica. 2Fisioterapeuta independiente, Fisiolution, Cartago, Costa Rica. 3Universidad Santa Paula, San José, Costa Rica.
Correspondencia: Jose Daniel Quirós-Lynch, correo electrónico:dqlynch@icloud.com
Financiamiento: ninguno.
Conflictos de Interés: los autores declaran que este artículo es original y se basa en la Tesis de Grado de su misma autoría: “El abordaje fisioterapéutico del dolor patelofemoral en corredores del Gran Área Metropolitana, 2022”, presentada en la Universidad Santa
Paula, Costa Rica.
Forma de citar: Quirós-Lynch JD, Ramírez-Cambronero VM, Castro-Mora LM, García-Marín A. Abordajes fisioterapéuticos del dolor patelofemoral en corredores. Rev Ter [Internet]. 2024;18(2): 41-57.
Fecha de envío: 16 de febrero del 2024.
Fecha de aceptación: 10 de junio del 2024.
Rev. Ter. Julio-Diciembre de 2024; Vol. 18 N°2
Abreviaturas: CCC, cadena cinética cerrada; EVA, escala visual analógica; FSS, caer con el antepié; PFP, dolor patelofemoral (por sus siglas en inglés); PFPS, síndrome de dolor patelofemoral (por sus siglas en inglés); RM, repetición máxima; SR10%, aumentar la cadencia en 10%; VCI, instrucción de control de valgo (por sus siglas en inglés); VL, vasto lateral; VMO, vasto medial oblicuo.
Resumen
Introducción: el dolor patelofemoral es una condición musculoesquelética común y crónica manifestada como dolor alrededor o detrás de la rótula durante actividades que implican carga en esta articulación. Tiene alta prevalencia en individuos físicamente activos, principalmente corredores.No hay suficiente evidencia sobre los abordajes fisioterapéuticos más efectivos ni enfocados en corredores. Se realiza este artículo de revisión con el fin de analizar los abordajes fisioterapéuticos del dolor patelofemoral en corredores para aportar a un protocolo clínico de rehabilitación. Metodología: estudio bibliográfico tipo monografía, basado en artículos publicados en Pubmed, EBSCOhost, SCiELO, Google Académico y PEDro, en inglés y español, de no más de 20 años de publicados, utilizando descriptores relacionados con biomecánica, causas y abordaje fisioterapéutico del dolor patelofemoral en corredores. Se utilizaron 44 artículos, dentro de los que destacan metaanálisis, revisiones sistemáticas y ensayos clínicos aleatorizados y controlados. Resultados: las alteraciones biomecánicas en miembros inferiores son la principal causa del dolor patelofemoral. Algunas pautas clínicas incluyen ejercicio terapéutico, reeducación del gesto de carrera y tratamientos complementarios, siendo el ejercicio el más respaldado por la evidencia. Es indispensable incluir ejercicios combinados para musculatura rotadora externa, abductora de cadera y cuádriceps – sin enfocarse excesivamente en la activación selectiva del músculo vasto medial oblicuo –junto con el reentrenamiento de carrera técnica. Los tratamientos complementarios abarcan entrenamiento neuromuscular, vendaje y órtesis; de estos, la evidencia no respalda su uso como tratamiento de elección o principal. Conclusiones: el tratamiento de dolor patelofemoral en corredores debe incluir ejercicio terapéutico, reentrenamiento del gesto deportivo y tratamientos complementarios. El ejercicio terapéutico es la intervención esencial y de primera elección.
Palabras clave: dolor patelofemoral, síndrome de dolor patelofemoral, dolor anterior de rodilla, rehabilitación, fisioterapia, ejercicios terapéuticos.
Abstract
Introduction: patellofemoral pain is a common and chronic musculoskeletal condition, manifested as pain around or behind the patella during activities involving load in this joint. It is prominent in physically active individuals, mainly in runners. There is not enough evidence on the most effective or focused physiotherapeutic approaches for runners. This review article is carried out to analyze the physiotherapeutic approaches of patellofemoral pain in runners in order to create a clinical rehabilitation protocol. Methodology: monograph-type bibliographic, based on articles published in Pubmed, EBSCOhost, SCiELO, Google Scholar and PEDro; in english and Spanish, with no more than 20 years of having been published, related to biomechanics, causes, and physiotherapeutic approach to patellofemoral pain in runners. Forty-four articles were used, including meta-analyses, systematic reviews, and randomized controlled clinical trials. Results: biomechanical alterations in lower limbs are the main cause of patellofemoral pain. Some clinical guidelines include therapeutic exercise, running gesture re-education and adjunctive treatments, with exercise being the most supported by evidence. It is essential to include both combined exercises for the external rotator, hip abductor and quadriceps muscles - without focusing excessively on the selective activation of the Vastus Medialis Oblique muscle - along with technical running retraining. Complementary treatments include neuromuscular training, taping, and orthoses. Of these, evidence does not support its use as the treatment of choice or the main one. Conclusions: treatment of patellofemoral pain in runners should include therapeutic exercise, retraining of the sporting gesture and adjunctive treatments. Therapeutic exercise remains the essential and first choice intervention.
Keywords: Patellofemoral pain, Patellofemoral pain syndrome, anterior knee pain, rehabilitation, physiotherapy, therapeutic exercise.
Introducción
El Síndrome de Dolor Patelofemoral (PFPS, por sus siglas en inglés) o Dolor Patelofemoral (PFP, por sus siglas en inglés), es una deficiencia musculoesquelética de rodilla que ha sido estudiada y definida por múltiples autores. Es uno de los trastornos más frecuentes de rodilla con una tasa de incidencia del 25-40% de todos los casos de dolor anterior de rodilla 1 . Se caracteriza por síntomas retropatelares o peripatelares difusos durante las actividades que cargan la rodilla durante la flexión, como correr, bajar escaleras o ponerse en cuclillas 2 .
Este trastorno musculoesquelético tiene su prevalencia en individuos físicamente activos con una recurrencia de dolor muy alta 3 . Es una de las afecciones musculoesqueléticas más frecuentes en corredores con una incidencia de entre el 3 al 25% de todas las lesiones en corredores 4,5 .
La causa del PFP es multifactorial, sin embargo, en corredores es importante conocer el gesto deportivo para entender la relación de la biomecánica con la predisposición que tienen de padecer esta condición.
Con los avances de la ciencia se ha descubierto el dolor patelofemoral, sin embargo, no existe claridad sobre los abordajes fisioterapéuticos más efectivos, ni hay evidencia suficiente del abordaje del dolor patelofemoral en corredores. Históricamente el tratamiento de pacientes con PFPS ha incluido distintas modalidades de tratamiento. Estas han incluido fortalecimiento, estiramiento, entrenamiento de biorretroalimentación, vendajes, aparatos ortopédicos, ortesis, farmacoterapia y cirugía; sin embargo, la evidencia no concluyente ha impedido definir un protocolo eficaz del abordaje fisioterapéutico 6 .
Actualmente, el tratamiento integral se enfoca, y destaca la importancia del ejercicio terapéutico, especialmente el fortalecimiento de la musculatura de la rodilla y la cadera. A pesar de esto, aún existe cierta incertidumbre sobre cuales modalidades son las más apropiadas en el tratamiento de PFP.
Metodología
Se llevó a cabo un estudio descriptivo de revisión bibliográfica basado en artículos publicados en Pubmed, EBSCOhost, SCiELO, Google Académico y PEDro, en inglés y español, de no más de 20 años de publicados, utilizando descriptores relacionados con biomecánica, causas y abordaje fisioterapéutico del dolor patelofemoral en corredores.
Según el nivel de evidencia de Sackett, los artículos utilizados corresponden a: 27 de nivel 1 (61,36%), 3 de nivel 2 (6,81%), 6 de nivel 3 (13,63%) y 8 de nivel 4 (18,18%). La figura 1 resume el proceso de búsqueda, selección y elegibilidad de estudios, así como los criterios de elegibilidad.
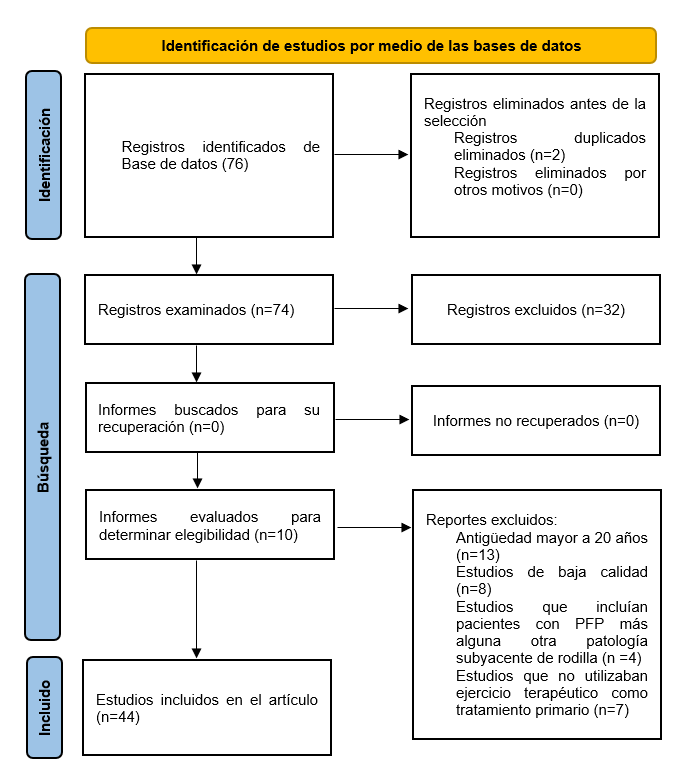
Figura 1. Diagrama PRISMA
Elaboración propia, 2024.
Resultados y discusión
Biomecánica de la articulación patelofemoral
Es importante mencionar que el área de contacto patelar no es uniforme en todo el rango de movimiento que la patela soporta cargas de entre 0,5 a 9,7 veces mayores al peso corporal, y en algunos deportes, hasta 20 veces el peso corporal 7,8 .
La rótula tiene su área de contacto más grande con la tróclea a partir de la flexión media comenzando a los 60° 8–11 . La presión de contacto patelofemoral alcanza su pico a los 60 a 90º de flexión, después, conforme continúa aumentando la flexión – ≥120º – la presión desciende 7,11 . Esto se debe a que con el aumento de la flexión de rodilla, el área de contacto con el tendón cuadricipital aumenta, al flexionar la rodilla alrededor de los 45 grados, la fuerza dentro del tendón cuadricipital es mayor que la del rotuliano 7 . Lo anteriormente mencionada resulta importante a la hora de la prescripción del ejercicio, ya que permite comprender la distribución de cargas en la articulación patelofemoral.
A su vez, resulta necesario conocer el movimiento artrokinemático normal de la rótula, para identificar alguna posible alteración. El deslizamiento superior de la patela se produce durante la extensión tibiofemoral cuando el cuádriceps se contrae creando un tirón superior sobre la rótula. Un deslizamiento inferior es la flexión rotuliana y ocurre junto con la flexión tibiofemoral. También, el deslizamiento lateral y medial se produce como traslaciones en el plano frontal que se corresponden con el movimiento tibiofemoral 12 .
Haber analizado las cargas implicadas en la articulación patelofemoral resulta esencial debido a que precisamente los corredores presentan un gran estrés por la fuerza recibida desde el suelo al momento del contacto inicial. Además de esto, al realizar el contacto inicial en el ciclo de la carrera se ocasiona una leve flexión de la rodilla para poder amortiguar las cargas y generar una futura propulsión, y justamente esta leve flexión es donde existe mayor tensión articular en la parte anterior de la rodilla.
Biomecánica del gesto de la carrera
En el ciclo de la carrera hay dos periodos donde ninguno de los pies está en contacto con el suelo, a estos dos periodos se les conoce como la fase de vuelo. Al ocurrir una fase de vuelo existe una menor duración de la fase de apoyo y un incremento en la fase de balanceo. La fase de apoyo (tiempo que cada pie permanece en el suelo) fue del 62% al caminar, del 31% al correr y del 22% al correr a toda velocidad 13 .
Al haber una mayor flexión de rodilla durante la carrera ocurren cambios importantes en la musculatura de esta, sobre todo en el cuádriceps. Durante la carrera, el cuádriceps se activa en el último 20% de la fase de oscilación y permanece activo durante aproximadamente el primer 50% de la fase de apoyo. Durante la carrera a toda velocidad, está activo durante aproximadamente el primer 80% de la fase de apoyo y los últimos 50 a 60% de la fase de balance 13 . Además, como resultado de la triple flexión de los miembros inferiores el centro de gravedad del cuerpo tiende a disminuir. Esto ocurre con el fin de impulsar con mayor fuerza el cuerpo y que éste gane mayor velocidad 14 .
El ciclo de la carrera se puede dividir en tres fases, las cuales son: fase de apoyo, fase de balanceo y fase de vuelo. Estas fases, a su vez, cuentan con sub-fases, las cuales se discutirán a continuación.
Según Dugan et al 15 la fase de apoyo está dividida en tres fases:
1. Choque de talón a pie plano: en esta primera sub-fase la parte lateral del talón contacta con el suelo con el pie en una leve supinación, y ocurre a medida que la pierna se aproxima la línea media. La pronación ocurre producto de la poca plantiflexión que el tobillo realiza en la carrera, ya que realiza dorsiflexión. La absorción de las fuerzas es fundamental y existen tres mecanismos por los cuales se puede dar, estos son: contracción muscular excéntrica, compresión del cartílago articular y el movimiento articular. Además, la triple flexión de las articulaciones de los miembros inferiores ayuda a disipar la fuerza de impacto. “La fuerza de reacción vertical del suelo puede alcanzar una magnitud de 2.2 veces el peso corporal después del contacto del talón al correr, en comparación con 1.1 veces el peso corporal durante la marcha” 15 .
2. Pie plano a despegue del talón: la dorsiflexión incrementa significativamente a 20º en esta fase, esta ocurre en cadena cinética cerrada. Esta pronación es controlada por el tríceps sural y por el tibial posterior. A medida que la extremidad opuesta avanza, ocurre la rotación pélvica y resulta en un torque de rotación externa de la extremidad en apoyo. La rotación externa de la tibia provoca la inversión en el calcáneo con la subsiguiente supinación del pie 15 . El comienzo de la supinación marca la finalización de esta fase.
3. Despegue del talón a despegue de los dedos: La supinación inicia el despegue del talón y se mantiene hasta el final de esta fase. Posterior a esto ocurre una plantiflexión por activación concéntrica del tríceps sural, lo cual comienza a generar la propulsión. Esta plantiflexión trabaja en conjunto con la musculatura intrínseca del pie para mantenerlo rígido. Dugan et al menciona,
La fuerza máxima de reacción ocurre cuando el pie se impulsa fuera del suelo y empuja el cuerpo hacia adelante. La magnitud de la fuerza de reacción vertical en el suelo puede alcanzar 2.8 veces el peso corporal al correr, en comparación con 1.3 veces el peso corporal al caminar 15 .
Es importante mencionar que durante la primera mitad de la fase de apoyo el tobillo genera pronación, esto con el fin de recibir y propagar las fuerzas; mientras que la otra mitad consta de supinación, la cual genera la propulsión.
La fase de balanceo está dividida en dos fases.
1. Balanceo inicial: al finalizar el despegue de los dedos el cuerpo se ve impulsado hacia la primera fase de vuelo. En esta fase los abductores de cadera están activos para mantener estable la pelvis.
2. Balanceo final o terminal: al mismo tiempo que la extremidad contraria termina el despegue de los dedos, la segunda fase de vuelo ocurre. En este momento la pierna que se encuentra en balanceo se prepara para contactar el suelo. Una vez en este punto la flexión de cadera termina y comienza la extensión por parte del glúteo mayor e isquiotibiales. La extensión terminal de rodilla ocurre rápidamente por contracción del recto femoral. Al estar en extensión, la cadera se aduce para preparar al pie para recibir el impacto 15 .
El tríceps sural y tibial anterior comienzan a contraerse para aceptar la caída y absorber la fuerza generada. Esto marca el fin del ciclo de la carrera y puede comenzar un nuevo ciclo con el choque de talón.
Causas del Síndrome de Dolor Patelofemoral en corredores
Las alteraciones biomecánicas en los miembros inferiores son la principal causa del dolor patelofemoral 2,16 . Es por esto por lo que resulta fundamental comprender las posibles alteraciones biomecánicas que presentan los corredores con dolor patelofemoral, para así poder realizar el mejor tratamiento.
Como las principales alteraciones del PFPS en corredores se encontraron las siguientes 4,5,17 ,18,19,20:
Mayor eversión del retropié
Durante la fase de pie plano a despegue de talón, el tríceps sural, junto al tibial posterior son los encargados de controlar la pronación ocasionada por la eversión del retropié por medio de una contracción excéntrica. En el estudio de Neal 4 se identificó que los corredores con PFP tienen una mayor activación de soleo. Esto quiere decir que al haber un momento de eversión por encima del máximo se produce un momento pronador mayor.
Este hallazgo es muy relevante porque al haber una mayor pronación, existe una mayor rotación externa de la tibia y una mayor rotación interna del fémur, lo cual puede conllevar a padecer dolor patelofemoral por el seguimiento inadecuado de la patela sobre el surco.
Mayor rotación externa de rodilla
“La cinemática al correr indicó un aumento significativo en la rotación externa de la rodilla en el momento de máxima extensión en individuos con PFP” 18 . Esta rotación de la rodilla resulta en un incremento del Ángulo Q, lo cual genera un mayor estrés en la articulación patelofemoral por el aumento del área de contacto.
Debilidad de la musculatura de los miembros inferiores:
La evidencia de cuatro estudios de alta calidad indica una asociación entre el PFP y un aumento en la caída pélvica contralateral máxima 4 . Esto se sustenta por medio de una electromiografía donde en los resultados se observó que las mujeres que padecen de PFP tienen una activación menos fuerte y con menor duración del Glúteo Medio, el cual es el abductor de cadera primario 4 .
La mayor implicación de una menor activación por parte del Glúteo Medio es que al momento del choque de talón se produce una mayor fuerza en aducción, lo cual genera una fuerza en valgo forzada, esto sucede por la incapacidad del Glúteo Medio de estabilizar la pelvis y brindarle su momento de abducción.
A su vez, la pelvis contralateral a la pierna en fase de apoyo tiende a descenderse por medio de una compensación que realiza el cuerpo, para tratar de brindar estabilidad a la pelvis por la falta de activación y fuerza del Glúteo Medio. Esta compensación se describe como una flexión lateral del tronco hacia la extremidad que se encuentra en el suelo – fase de apoyo – y una elevación de pelvis contralateral 17 .
Los corredores con dolor patelofemoral inician su ciclo de carrera en una postura “fatigada”, la cual es usual de notar en corredores sanos con el pasar de los kilómetros. Esta postura implica mayor flexión de cadera, incrementar el tiempo de la fase de apoyo, flexión de tronco y anteversión pélvica 4,17 . Estas declaraciones sugieren que las personas buscan disminuir el estrés en la articulación patelofemoral por medio de compensaciones para lograr terminar la carrera.
Por otro lado, resulta sumamente importante mencionar la sinergia muscular que ocurre entre el cuádriceps, en especial el Vasto Medial Oblicuo (VMO), con el Glúteo Medio, ya que este es el encargado de darle estabilidad a la cadera y a la rodilla, evitando un valgo dinámico 16 . Para fundamentar esto, se encontró que al realizar una sentadilla monopodal se da una activación casi que simultanea entre el Glúteo Medio y el grupo de los vastos 21 .
Debilidad y activación tardía del VMO
Se plantea que la desalineación de la patela sobre el surco del fémur puede deberse a que las fuerzas ejercidas por los músculos extensores de rodilla se encuentran en desproporción, en específico las del VMO y Vasto Lateral (VL), los cuales son potentes estabilizadores dinámicos de la patela. Las fuerzas ejercidas por el VMO y el VL deben de estar proporcionadas en una relación 1:1 idealmente 22 .
Esta relación describe como los músculos deben ejercer la misma cantidad de fuerza a la hora de estabilizar la patela durante la extensión dinámica de la rodilla. Cuando esta relación sufre una perturbación, por ejemplo 1:2, donde el VL está más activo que el VMO, la patela tiende a lateralizarse creando así una mala alineación.
El VMO, por la orientación de sus fibras oblicuas, se inserta en la cara medial de la patela, actuando activamente de la estabilización de esta. El VMO se activa en los rangos finales de extensión dinámica de rodilla traccionando la patela 23 . Por ende, el VL posee mayor participación al activarse primero. Este desbalance muscular desfavorece a los corredores con PFP porque se requiere una activación conjunta de estos músculos para poder brindar la mayor estabilidad a la articulación patelofemoral. Si esta no ocurre como se debe la patela se desvía de su surco y aparece la sintomatología cuando se realizan actividades de carga.
Los movimientos osteokinemáticos anteriormente mencionados ocurren, pero en menor medida, de manera fisiológica en el ciclo de la carrera, tal y como se vio en el apartado de biomecánica en corredores.
Abordajes fisioterapéuticos del SPF en corredores
Ejercicio terapéutico
El ejercicio terapéutico es la intervención preferida para el dolor patelofemoral, con el mayor cuerpo de evidencia respaldando su uso para mejorar el dolor y la función en el corto, medio y largo plazo 24 . Es recomendado el ejercicio dirigido a la cadera y musculatura de rodilla como clave esencial en el tratamiento de pacientes con dolor patelofemoral, preferiblemente cuando se utilizan en combinación para mayor beneficio 1,3,6,24,25,26 .
Es importante reconocer la relevancia de la musculatura de cadera por la sinergia que tiene para estabilizar la articulación junto con los extensores de rodilla. Los músculos de la cadera – abductores y rotadores laterales – son esenciales para la estabilización pélvica y de rodilla durante la ambulación. Son músculos que actúan de manera sinérgica en el control excéntrico de aducción de cadera y en movimientos de rotación interna. Es por lo que su debilidad puede causar excesiva aducción femoral y al aumento de fuerza lateral en la patela, lo que produce un incremento en la desalineación en la articulación 1 .
Además, los rotadores externos, junto con los abductores de la cadera, son parte fundamental en el ciclo de la carrera porque actúan estabilizando la pelvis. Resulta indispensable fomentar la resistencia a la fatiga de estos músculos, para prevenir una caída pélvica o momentos de aducción mayores, ya que esto fomentaría el desarrollo de PFP.
En la Tabla 1 se proponen algunos de los ejercicios de cadera que, según estudios, prueban un efectivo alivio del dolor, y mejor función de la articulación.
Tabla 1. Ejemplos de ejercicios de cadera
|
Ejercicio |
|
|
Abductores de cadera |
Abducción isométrica de cadera Abducción de cadera a 90º en decúbito lateral o clamshell – con o sin resistencia – Abducción de cadera con banda elástica de pie Abducción de cadera en decúbito lateral con la pierna extendida Abducción de cadera con peso y en decúbito lateral Abductor de cadera aislado – en sedestación – con rodilla flexionada a 90° Pelvic drop o caída pélvica de pie Pasos laterales con banda elástica |
|
Rotadores externos de cadera |
Rotación lateral en decúbito lateral – con resistencia – Rotación lateral en decúbito prono – con resistencia – Rotación lateral de la cadera con banda elástica en sedente Rotación lateral en bipedestación |
|
Extensores de cadera |
Extensión de cadera de pie con banda elástica Extensión de cadera en decúbito lateral Extensión de cadera en decúbito prono Extensión de cadera en 4 apoyos Peso muerto con una sola pierna Puente unilateral Puente bilateral – con banda de resistencia en rodillas Hip thrust |
Fuente: Elaboración propia a partir de Fukuda et al3, Irish et al22, Rogan et al25, Alammari et al1, 2024.
Si bien es necesario trabajar la musculatura de cadera, no se puede dejar de lado el fortalecimiento general del cuádriceps ante alguna disfunción de rodilla por su importante papel en la estabilización dinámica de la rodilla (Tabla 2).