Terapia respiratoria en rehabilitación pulmonar de pacientes con secuelas pulmonares por COVID-
19. Sánchez-Mena D. y cols. ISSN 2215-5562. Rev. Ter. Julio-Diciembre de 2024; Vol. 18 N°2: 58-68.
ARTICULO DE REVISIÓN
Aporte del profesional en terapia respiratoria en rehabilitación pulmonar de pacientes con secuelas pulmonares por COVID-19
Contribution of the professional in respiratory therapy in pulmonary rehabilitation of patients with pulmonary sequelae for COVID-19
Titulo corto: Terapia respiratoria en rehabilitación pulmonar de pacientes con secuelas pulmonares por COVID-19.
Autores: Dafne Sánchez-Mena1, Yesly Sánchez-Bonilla1, Franklin Heyden-López2.
Filiaciones: 1Terapeuta Respiratoria Independiente, San José, Costa Rica. 2Hospital Nacional de Geriatría y Gerontología, Caja Costarricense de Seguro Social, San José, Costa Rica.
Autor de correspondencia: Dafne Sánchez-Mena, correo electrónico: dafne.sanchez@usantapaula.ac.cr
Financiamiento: autofinanciado.
Conflictos de interés: ninguno.
Forma de citar: Sánchez-Mena D, Sánchez-Bonilla Y, Heyden-López F. Aporte del profesional en terapia respiratoria en rehabilitación pulmonar de pacientes con secuelas pulmonares por COVID-19. Rev Ter[Internet]. 2024;18(2): 58-68.
Fecha de envío: 16 de febrero del 2024.
Fecha de aceptación: 10 de junio del 2024.
Rev. Ter. Julio-Diciembre de 2024; Vol. 18 N°2
Abreviaturas: DLCO, capacidad de difusión del monóxido de carbono; C6M, caminata de seis minutos; CAR, Ciclo activo respiratorio; IMT, entrenador de músculo inspiratorio; PIMAX, presión inspiratoria máxima; PEMAX, presión espiratoria máxima.
Resumen
Introducción: el COVID-19 es causado por el virus SARS-CoV-2, es una enfermedad principalmente respiratoria, pero también puede afectar otros sistemas, como el músculo esquelético, cardiovascular o neurológico, llevando a desarrollar síntomas de corto, mediano y largo plazo en los sobrevivientes. Varios estudios han demostrado importantes secuelas en el sistema respiratorio entre los que la padecieron, principalmente si desarrollaron una enfermedad grave. Objetivo: identificar la intervención del terapeuta respiratorio en la rehabilitación pulmonar de pacientes con secuelas por COVID-19 y su aplicación en los servicios que brinden rehabilitación pulmonar. Métodos: se realizó un estudio de revisión narrativa sistematizada para cumplir con el objetivo. Los motores de búsqueda incluyeron Pubmed, Scielo, Redalyc y Google Académico. Los descriptores fueron: “COVID-19”, “rehabilitación pulmonar”, “terapia respiratoria” y “secuelas pulmonares” en sus diferentes combinaciones. Se incluyeron 27 artículos para esta revisión, la mayoría de los cuales (44%) fueron de nivel V según el nivel de evidencia de Sackett. Resultados: las principales secuelas pulmonares asociadas al COVID-19 son las de origen pulmonar como la disnea, alteraciones del parénquima pulmonar, alteraciones del intercambio gaseoso, tromboembolismo, fibrosis pulmonar, debilidad de la musculatura respiratoria, tos, polipnea post actividad. El aporte del terapeuta respiratorio en esta patología se centra en la rehabilitación pulmonar por medio del abordaje diagnóstico aplicando examen físico, radiografía de tórax, pruebas de función pulmonar, dinamometría, caminata de seis minutos y escala modificada de disnea. Asimismo, emplean el abordaje terapéutico como fisioterapia respiratoria, ejercicio aeróbico, ejercicio de fuerza, entrenador de músculos inspiratorios, ciclo activo respiratorio y dispositivos de presión positiva. Conclusiones: se identificaron las evaluaciones e intervenciones por parte del terapeuta respiratorio, las cuales determinan el nivel de limitación física y pulmonar útiles para realizar programas de rehabilitación pulmonar individualizados, misma que genera un beneficio a las personas con secuelas por COVID-19.
Palabras clave: terapia respiratoria, secuelas pulmonares, COVID-19, rehabilitación pulmonar.
Abstract
Introduction: the COVID-19 caused by the SARS-CoV-2 virus, is a mainly a respiratory disease, but it can also affect other systems, such as skeletal muscle, cardiovascular or neurological, leading to the development of short, medium and long-term symptoms. in the survivors. Several studies have shown important consequences in the respiratory system among those who suffered from it, mainly if they developed a serious illness. Objective: to identify the intervention of the respiratory therapist in the pulmonary rehabilitation of patients with sequelae due to COVID-19 and its application in services that provide pulmonary rehabilitation. Methods: a systematized narrative review study was carried out to meet the objective. Search engines included Pubmed, Scielo, Redalyc and Google Scholar. The descriptors were: “COVID-19”, “pulmonary rehabilitation”, “respiratory therapy” and “pulmonary sequelae” in their different combinations. 27 articles were included for this review, the majority of which (44%) were level V according to the Sackett level of evidence. Results: the main pulmonary sequelae associated with COVID-19 are those of pulmonary origin such as dyspnea, alterations of the lung parenchyma, alterations in gas exchange, thromboembolism, pulmonary fibrosis, weakness of the respiratory muscles, cough, post-activity polypnea. The contribution of the respiratory therapist in this pathology focuses on pulmonary rehabilitation through a diagnostic approach applying physical examination, chest x-ray, pulmonary function tests, dynamometry, six-minute walk and modified dyspnea scale. Likewise, they use a therapeutic approach such as respiratory physiotherapy, aerobic exercise, strength exercise, inspiratory muscle trainer, active respiratory cycle and positive pressure devices. Conclusions: the evaluations and interventions by the respiratory therapist were identified, which determine the level of physical and pulmonary limitation useful for carrying out individualized pulmonary rehabilitation programs, which generates a benefit for people with sequelae due to COVID-19.
Keywords: respiratory therapy, pulmonary sequelae, COVID-19, pulmonary rehabilitation.
Introducción
El COVID-19 es una enfermedad causada por el virus SARS-CoV-2 siendo una patología infecciosa que tiene múltiples consecuencias a nivel sistémico, el principal modo de transmisión se da por medio de partículas en aerosol de una persona asintomática o presintomática que alberga el virus. Pueden contraer la enfermedad personas de todas las edades, sin embargo, aquellos que presentan comorbilidades médicas son susceptibles a desarrollar la enfermedad grave, por otra parte, Cascella et al1, observaron un riesgo elevado de contraer la infección en el género masculino.
El COVID-19 es principalmente una enfermedad respiratoria, pero también puede afectar otros sistemas, como el músculo-esquelético, el cardiovascular o el neurológico; lo que lleva a una amplia gama de síntomas a corto, mediano y largo plazo en los sobrevivientes de esta enfermedad1.
Arbillaga-Etxarri et al2, evaluaron un estudio basado en la fisioterapia respiratoria post COVID-19 donde, a las cuatro semanas post enfermedad, 45% de los casos presentó debilidad muscular, 6% presentó problemas en la deglución y 49% sibilancias a la auscultación; a los 6 meses el 53% mantenían disminuidas la difusión pulmonar de monóxido carbono (DLCO, según sus siglas en inglés) y la capacidad pulmonar total (CPT) asociado a la alteración restrictiva.
La contribución que ofrece está investigación al ámbito de las ciencias en salud y específicamente en terapia respiratoria, consta de dos aspectos: uno epistemológico y otro relacionado a las estrategias terapéuticas para la rehabilitación pulmonar. El primero está relacionado con una problemática de salud pública que en la actualidad es fundamental analizar para orientarla a una intervención apropiada, y el segundo, posee relación con la problemática que presenta esta patología, la cual implica una afectación para todos los grupos etarios en el contexto de salud respiratoria y como estos repercuten su condición respiratoria.
Schneider et al3, desarrollan un estudio en el cual los pacientes con COVID-19 que alguna vez estuvieron en condición crítica con ventilación mecánica, fueron a menudo referidos a centros de rehabilitación para una variedad de apoyo inmediato después de su enfermedad, puesto que al realizar actividad física presentaban falta de aire provocando una barrera en la recuperación, así mismo mantenían síntomas cognitivos como el déficit de atención y deficiencias músculo esqueléticas por la prolongación de la asistencia respiratoria.
De acuerdo con el Colegio de Terapeutas de Costa Rica (CTCR)4, en una publicación dada a raíz de la crisis sanitaria que se vivió a nivel mundial por el COVID-19, refieren que el proceso de rehabilitación resultará diferente según el paciente y las condiciones que presente, no obstante, es fundamental la presencia activa del tterapeuta respiratorio para que este pueda garantizar una recuperación oportuna. Las pruebas de función cardiopulmonar son una gran herramienta para valorar al paciente y dirigir la rehabilitación.
Por lo anterior, el objetivo de esta revisión es identificar la intervención del terapeuta respiratorio en la rehabilitación pulmonar de pacientes con secuelas por COVID-19 y su aplicación en los servicios que brinden rehabilitación pulmonar.
Metodología
Se realizó una revisión bibliográfica exhaustiva para responder a las preguntas ¿cuál debe ser la intervención del terapeuta respiratorio en la rehabilitación pulmonar de pacientes con secuelas pulmonares por COVID-19? y ¿cuál es su aplicación en los servicios que brinden rehabilitación pulmonar Costa Rica? Los criterios de inclusión fueron artículos sobre rehabilitación pulmonar en adultos con COVID-19, secuelas pulmonares por la patología y funciones o estrategias del terapeuta respiratorio. Se excluyeron artículos sobre rehabilitación pulmonar en población pediátrica y en pacientes con EPOC, además artículos sobre secuelas no relacionadas al COVID-19 y sobre fármacos empleados para el COVID-19. Se incluyeron 27 artículos clasificados según el nivel de evidencia de Sackett de la siguiente manera: 4 de nivel I, 3 de nivel II, 2 nivel III, 6 de nivel IV, y 12 de nivel V, publicados entre el 2017 a 2023 en idiomas inglés y español.
La figura 1 muestra el flujograma de identificación y selección de los artículos de la revisión.
Resultados y Discusión
El COVID-19 causa diversos efectos dañinos generando una cascada inflamatoria a nivel pulmonar que a su vez repercute en una inflamación sistémica que afecta el músculo esquelético, presentando mialgias, debilidad generalizada y fatiga. Por otra parte, la mecánica ventilatoria se encuentra alterada por la disnea, la tos y la expectoración5.
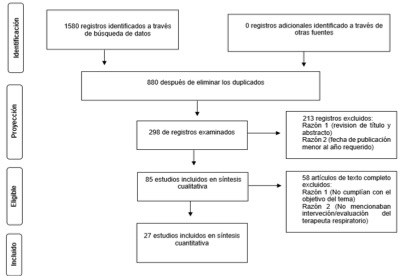
Figura 1. Flujograma de PRISMA para la identificación y selección de los artículos incluidos en el estudio de revisión
Fuente: Elaboración propia, 2024.
Principales secuelas pulmonares asociadas al COVID-19 en pacientes
La evidencia encontrada en los artículos utilizados para esta investigación sobre las secuelas pulmonares por COVID-19 se muestran en la tabla 1.
Varios estudios concuerdan con la presencia de disnea luego del alta hospitalaria5-8. Steinbeis et al6, demuestran que 12 meses después el 43% de la población en estudio presenta sensación de falta de aire. Además, Lam et al7, en su estudio de cohorte retrospectivo y Shoucri et al8, en su estudio analítico de casos y controles retrospectivos, mencionan que la disnea fue permanente hasta los 6 meses del inicio de la enfermedad.
Tabla 1. Principales secuelas pulmonares y extrapulmonares asociadas al COVID-19
|
Ubicación |
Secuelas |
Autores |
|
Vía Aérea Inferior y parénquima pulmonar |
Disnea |
So et al5, Steinbeis et al8, Lam et al9, Shoucri et al10. |
|
Alteración del parénquima pulmonar (opacidades de vidrio esmerilado, engrosamiento de la pleura, consolidación y derrame pleural) |
So et al5, Martínez et al9.
|
|
|
Alteración del intercambio gaseoso (disminución del DLCO) |
Steinbeis et al6, Chérrez-Ojeda et al10, González et al11. |
|
|
Tromboembolismo |
So et al5, Chérrez-Ojeda et al10. |
|
|
Fibrosis pulmonar |
Steinbeis et al6, López et al12. |
|
|
Debilidad en la musculatura respiratoria |
López et al12, Pedruello-Guerrero et al13. |
|
|
Tos |
Shoucri et al8, Xiong et al14. |
|
|
Polipnea post actividad |
Xiong et al14. |
|
|
Extrapulmonar |
Mialgias |
Lam et al7, Xiong et al14, Tacsón et al15. |
|
Fatiga |
So et al5, Steinbeis et al6, Lam et al7. |
|
|
Dolor de pecho |
So et al5, Xiong et al14. |
Fuente: elaboración propia basada en los autores So et al5, Steinbeis et al6, Lam et al7, Shoucri et al8, Martínez et al9, Chérrez-Ojeda et al10, Gonzáles et al11, Lopéz et al12, Pedruello-Guerrero et al13, Xiong et al14, Tascón-Hernández et al15.
Por otra parte, So et al5 y Martínez et al9, revisan las secuelas pulmonares radiológicas y concuerdan que los hallazgos más frecuentes son las alteraciones del parénquima pulmonar, como las consolidaciones que están presentes en la fase tardía de la enfermedad, las opacidades en vidrio esmerilado predominante en los primeros días de los síntomas, también un 19% de los pacientes presenta engrosamiento de pleura y además, demuestran que el hallazgo menos común con el 5% de los pacientes el derrame pleural.
Chérrez-Ojeda et al10, en su revisión bibliográfica constata como, por medio de pruebas de función pulmonar se ha constatado una disminución del 47% en la DLCO en los pacientes. Por otra parte, González et al11 y Steinbeis et al6, declaran una disminución entre el 61% y el 66% de la DLCO; además, concluyen que la edad, comorbilidades y la ventilación mecánica invasiva fueron factores claves asociadas a las anomalías en la DLCO.
Por otro lado, So et al5, y Chérrez-Ojeda et al10, en sus artículos de revisión sistemática, reportan lesiones vasculares pulmonares por la formación de tromboembolismo evaluadas por medio de una tomografía computarizada de tórax (TAC), este patrón obstructivo desencadena hipertensión pulmonar y limitación al esfuerzo, pero no han sido notificadas con tanta frecuencia.
Steinbeis et al6, en su estudio observacional evidencian por medio de pruebas de función pulmonar una restricción en el pulmón que altera el funcionamiento del parénquima pulmonar ocasionando una inflamación y como resultado se observa una fibrosis que se demuestra en la pérdida del volumen pulmonar y una reducción del 25% de la capacidad pulmonar total (CPT); este resulado es constatado por López et al12, en su revisión bibliográfica.
Pedruello-Guerrero et al13, en su revisión sistemática y metaanálisis, justifican la debilidad en los músculos respiratorios por la liberación de citoquinas proinflamatorias y también de anticuerpos, obteniendo un ataque inmunológico que ocasiona daño en la pared alveolar y, además, la función de los macrófagos perialveolares generan una disminución en el intercambio gaseoso. Concluyen en la importancia de evaluar la fuerza en los músculos inspiratorios y espiratorios después del alta hospitalaria.
Xiong et al14, en un estudio longitudinal retrospectivo y Shoucri et al8, en su estudio analítico de casos y controles retrospectivos, categorizan que entre el 7% a 10% de la población que ingreso al estudio, después de los seis meses de contraer la enfermedad permanece con tos, el cual es valorado por medio del examen físico. Además, obtuvieron un 21% polipnea de post actividad, causada por una actividad leve, la duración de la estancia hospitalaria provocó que hubiera un aumento en dicha secuela, arrojando según lo anterior un deterioro físico e incremento de la frecuencia cardíaca en reposo.
De acuerdo con Xiong et al14 y Tascón-Hernández et al15, el COVID-19 no afecta solo a nivel pulmonar puesto que, han evidenciado daños en el músculo esquelético, dicha secuela puede ser reportada tanto al inicio como al final de la enfermedad; por tal razón, el dolor muscular lo reportan con un 19% de los casos, provocando un motivo frecuente de consulta en todos los niveles de atención médica. El dolor de tórax puede estar presente en el 12% de los casos14.
So et al.5, en su revisión sistemática y metaanálisis, establecen que una manifestación común posterior al COVID-19 es la fatiga, e identificaron la presencia de dolor de pecho como una secuela persistente entre las personas que incluyeron en el estudio. Además, Steinbeis et al6, en su estudio observacional, analizaron la relación de los síntomas con la calidad de vida relacionada con la salud (CVRS) notando un 61% de fatiga muscular incluso doce meses después de adquirir el virus. Por otra parte, Lam et al7, en su estudio de cohorte retrospectivo, determinan que el 63% presenta debilidad muscular después de los seis meses la cual fue evaluada por medio de la caminata de seis minutos (CM6).
Intervención del profesional en terapia respiratoria en la rehabilitación de pacientes con secuelas pulmonares por COVID-19.
De las intervenciones por parte del profesional de terapia respiratoria en la atención de paciente con secuelas pulmonares por COVID-19, algunas son de apoyo diagnóstico, mientras que otras son de acción terapéutica. Las de apoyo diagnóstico sirven para establecer el grado de severidad del sistema respiratorio (en otras palabras, identificar la condición de la secuela pulmonar), por lo tanto, los de origen terapéutico son utilizados para mejorar la afección pulmonar persistente.
En la tabla 2 se resumen los abordajes diagnósticos y terapéuticos que el profesional en terapia respiratoria puede realizar con las personas que presentan secuelas pulmonares por COVID-19 encontradas en la literatura consultada 16-30.