Necesidades de las personas adultas mayores con enfermedades en condición paliativa institucionalizadas en residencias de cuido en Costa Rica. Acuña-Aguilar C. y cols. ISSN 2215-5562. Rev. Ter. Enero-Junio de 2024; Vol. 18 N°1: 50-68.
ARTÍCULO DE REVISIÓN
Necesidades de las personas adultas mayores con enfermedades en condición de vida limitada institucionalizadas en residencias de cuido en el Gran Área Metropolitana de Costa Rica de programas en Cuidados Paliativos
Needs of older adults with limited life conditions due to illness institutionalized in care homes in the Greater Metropolitan Area of Costa Rica
Título corto: Necesidades de las personas adultas mayores con enfermedades en condición paliativa institucionalizadas en residencias de cuido en Costa Rica
Autores: Carlos F. Acuña-Aguilar1, Ana Sofía Carvajal-Monge2, Andrea González-Pérez2, Tomás Víquez-Aguilar3, Marlene Roselló-Araya4, Manuel Zimansky5
Filiación: 1Universidad Santa Paula, Curridabat, San José, Costa Rica. 2Caja Costarricense de Seguro Social, San José, Costa Rica. 3Odontólogo independiente, San José, Costa Rica.
Rev. Ter. Enero-Junio de 2024; Vol. 18 N°1
4 Instituto Costarricense de Investigación y Enseñanza en Nutrición y Salud-INCIENSA, Cartago, Costa Rica e Instituto de Investigación y Desarrollo Científico Académico-IIDCA, Universidad Santa Paula, Curridabat, Costa Rica. 5Universidad Osnabrück, Osnabrück, Alemania.
Correspondencia:Carlos Fernando Acuña-Aguilar, correo electrónico:cacuna@uspsantapaula.com
Forma de citar: Acuña-Aguilar C, Carvajal-Monge A, González-Pérez A, Víquez-Aguilar T, Roselló-Araya M, Zimansky M. Necesidades de las personas adultas mayores con enfermedades en condición paliativa institucionalizadas en residencias de cuido en Costa Rica. Rev Ter [Internet]. 2024;4(1): 50-68.
Financiamiento: ninguno.
Conflicto de interés: los autores declaran que este artículo es original y se basa en gran parte en la Tesis de Grado de su misma autoría llamada: “Identificación de las necesidades de las personas adultas mayores con enfermedades en condición de vida limitada institucionalizadas en residencias de cuido en el Gran Área Metropolitana de Costa Rica, presentada en el año 2023 en la Universidad Santa Paula, Costa Rica”.
Fecha de envío:2 de noviembre del 2023.
Fecha de aceptación: 27 de diciembre del 2023.
Abreviaturas:AVD, Actividades de la Vida Diaria; CCSS, Caja Costarricense de Seguro Social; CONAPAM Consejo Nacional de Persona Adulta Mayor; CP, Cuidados Paliativos; EAPC, European Association for Palliative Care (Asociación Europea de Cuidados Paliativos); EBAIS, Equipos Básicos de Atención Integral en Salud, ENANDIS; Encuesta Nacional sobre discapacidad; EPOC, Enfermedad Pulmonar Obstructiva Crónica; GAM, Gran Área Metropolitana; INEC, Instituto Nacional de Estadística y Censos de Costa Rica; OMS, Organización Mundial de la Salud; ONG, Organizaciones no gubernamentales; PAM, Persona Adulta Mayor.
Resumen
Objetivo: determinar las necesidades de las personas adultas mayores (PAM) institucionalizadas en residencias de cuido en el Gran Área Metropolitana (GAM) de Costa Rica y proponer los cambios necesarios y procesos de atención para la integración de programas en Cuidados Paliativos. Metodología: estudio exploratorio mixto mediante encuesta telefónica en 33 de las 63 residencias de cuido de PAM del GAM, además de entrevistas semiestructuradas a trece profesionales de la salud y a ocho PAM institucionalizadas. Se estimó una muestra a conveniencia de PAM a entrevistar basados en el promedio de las personas residentes con enfermedades en condición de vida limitada o en condición paliativa del total de residencia, que contaran con capacidad cognitiva adecuada y orientadas en tiempo, espacio y persona. Se determinó las necesidades de estas personas de acuerdo con el modelo de Maslow y de Virginia Henderson. Se exploraron además las necesidades de los profesionales en el área de salud que laboran en las residencias. Resultados: en las 33 residencias del GAM se registraron 1.650 PAM residentes, 233 de ellos se encontraban con enfermedad en condición de vida limitada o condición paliativa (14,1%), en promedio 7,1 personas por residencia (moda:2). De las 8 PAM entrevistadas 50% determinó tener algún tipo de dolor físico, se logró detectar que el total satisfacía sus necesidades sociales generando vínculos con los funcionarios de las residencias y los demás residentes, sin embargo, había una limitada relación con su grupo familiar. Dieron prioridad a las necesidades de autorrealización enfocadas en la autonomía e independencia física para realizar actividades de la vida diaria. Tenían la necesidad de entender desde la dimensión espiritual que la muerte es un proceso natural y forma parte de la vida. No manifestaron necesidad no resuelta de amor ni pertenencia. Los profesionales de salud de las residencias entrevistados indican la necesidad de capacitación y de cambios en la infraestructura de las residencias Conclusiones: las PAM con enfermedades en condición de vida limitada de residencias del GAM refieren sentirse seguros, sin embargo se evidenció una carencia de recurso humano suficiente para la atención y la necesidad de realizar una serie de cambios en infraestructura, así como la implementación de programas de educación continua en Cuidados Paliativos para los profesionales.
Palabras clave: personas adultas mayores, cuidados paliativos, necesidades, residencias, profesionales de la salud, condiciones de vida limitada.
Abstract
Objective: to determine the needs of older adults (OA) institutionalized in care homes in the Greater Metropolitan Area (GAM) of Costa Rica and to propose the necessary changes and care processes for the integration of palliative care programs. Methodology: a mixed exploratory study was conducted by telephone survey of 33 of the 63 GAM's OA care homes, as well as semi-structured interviews with thirteen health professionals and eight institutionalized OA. A convenience selection sample of OA was interviewed based on the average of residents with diseases in limited life conditions or in palliative condition of the total number of residents, who had adequate cognitive capacity oriented in time, space and person. The needs of these people were determined according to the model of Maslow and Virginia Henderson. The needs of health professionals working in nursing homes were also explored. Results: in the 33 residences of the GAM, 1650 resident OA were registered, 233 of them were with disease in limited life condition or palliative condition (14.1%), on average 7.1 people per residence (mode:2). Of the 8 OA interviewed, 50% determined to have some type of physical pain, it was possible to detect that all of them satisfied their social needs, generating links with the officials of the residences and the other residents, however, there was a limited relationship with their family group. They prioritized self-actualization needs focused on autonomy and physical independence to perform activities of daily living. They had the need to understand from the spiritual dimension that death is a natural process and is part of life. They did not manifest unsolved need for love and belonging. The health professionals of the residences interviewed indicate the need for training and changes in the infrastructure of the residences. Conclusions: the OA with diseases in limited living conditions of the GAM residences report feeling safe; however, there was evidence of a lack of sufficient human resources for care and the need to make a series of changes in their infrastructure. As well as the implementation of continuing education programs in Palliative Care for professionals.
Keywords: older adults, palliative care, needs, residences, health professionals, limited living conditions.
Introducción
La tendencia mundial en la población ha presentado en las últimas décadas un incremento en la cantidad de personas adultas mayores (PAM), producto del cambio demográfico; en Costa Rica se definen estas como personas mayores de 65 años1. Los países con ingresos altos y medianos son los que han experimentado los cambios demográficos más drásticos con respecto a la distribución de la población hacia edades más avanzadas. Japón constituye el país con el porcentaje más alto de PAM2. De acuerdo con las proyecciones de población vigentes el número de personas que cumplen 65 años va en aumento anualmente. Según la Organización Mundial de la Salud (OMS)3, para el 2025 en el país habrá aproximadamente 600 mil y para el 2050 se estima que sea de 1 millón 200 mil.
Según el Centro Centroamericano de Población de la Universidad de Costa Rica4 en el 2020 vivían en Costa Rica 2.016 personas en hogares o albergues de PAM, distribuidas a nivel nacional en 74 hogares o residencias certificadas por el Ministerio de Salud. En el 2014, las principales causas de muerte en la población de 65 años y más, corresponden a enfermedades cardiovasculares (31,5%) y tumores malignos (22,7%)5. Según comunicación del personal de la Dirección de Garantía de Acceso a los Servicios de Salud del Ministerio de Salud a enero del 2018 había 63 residencias de cuido de PAM en el Gran Área Metropolitana (GAM), 16 privadas con fines de lucro y 47 apoyadas por organizaciones no gubernamentales (ONG) sin fines de lucro.
Los Cuidados Paliativos (CP) se enfocan en el control de los síntomas, el alivio del sufrimiento y el mantenimiento o mejora de la calidad de vida de las personas enfermas, no se centran en la curación de la enfermedad ni en el alargamiento de la vida6. Para este estudio se define enfermedades en condición de vida limitada como: enfermedades crónicas, degenerativas y progresivas, que para la realización de las actividades básicas e instrumentales de la vida diaria requieren de uno o varios cuidadores. Con los siguientes criterios: enfermedad incurable, avanzada y progresiva, pronóstico de vida limitado, poca respuesta a tratamientos curativos específicos, enfermedad cambiante que presenta una serie de necesidades, con impacto emocional en la persona enferma, sus familiares y/o cuidadores7.
Con esta investigación se pretende promover y fomentar estudios con PAM institucionalizadas con enfermedades en condición de vida limitada y que requieran de programas en Cuidados Paliativos; en la actualidad hay poca información relacionada a las necesidades que presentan y a la intervención paliativa que se les puede ofrecer. Asimismo, pretende establecer los cambios en los procesos de atención necesarios para integrar programas en Cuidados Paliativos en este tipo de residencias.
Por todo lo anterior, e realizó un análisis de las necesidades de atención en CP que presentan las personas institucionalizadas en residencias de cuido de PAM; así como las de los profesionales en ciencias de la salud para realizar su cuido, los procesos de atención que realizan y los cambios necesarios en estos y en la infraestructura de las organizaciones donde residen las PAM.
Materiales y métodos
Se realizó un estudio exploratorio mixto por medio de una encuesta telefónica a encargados de 33 residencias de cuido de PAM de las 63 residencias existentes en GAM, registradas en el Ministerio de Salud, contactadas por medio de una carta de información vía Correos de Costa Rica entre enero 2019 a marzo 2021, que cumplieron con los criterios de inclusión. Se aplicó un cuestionario vía telefónica a los administradores o encargados de las residencias. Además, se realizaron entrevistas semiestructuradas a trece profesionales en ciencias de la salud que laboraban en las residencias de cuido analizadas y a ocho PAM residentes; estos últimos con capacidad cognitiva para responder la encuesta y que otorgaran el consentimiento informado respectivo.
Este estudio contó con la aprobación del Comité Ético Científico de la Universidad Santa Paula (CEC-USP) y registrado en el Consejo Nacional de Investigación en Salud (CONIS), en apego a la ley 9234 de investigación biomédica costarricense. No se reportó ningún tipo de evento adverso en los participantes del estudio.
Para la entrevista de los residentes el cuestionario utilizado se realizó de acuerdo con los procedimientos de construcción sugeridos por Dillman et al8, una revisión bibliográfica proporcionó la dirección a seguir para identificar los temas que comprende este instrumento; asimismo, fue validado para considerar aspectos de precisión, relevancia, calidad técnica, gramática y parcialidad por dos expertos en Cuidados Paliativos; a su vez fue probado de forma piloto en un grupo de 10 PAM que se asemeja a la población que se encuestó. La entrevista fue a través de preguntas enfocadas a las PAM residentes según las necesidades que establecen Abraham Maslow y Virginia Henderson, siguiendo la filosofía y principios de los CP 9. Divididas en: necesidades fisiológicas, necesidades de seguridad, necesidades sociales, necesidades de autoestima, necesidades de autorrealización y necesidades espirituales. Para la agrupación de los datos y la identificación de las necesidades del ser humano se utiliza la pirámide de García9 que conserva los cinco niveles de Maslow y en cada nivel se establece las necesidades propuestas por la teorizante Henderson (Tabla 1).
Tabla1. Modelo de Abraham Maslow con las necesidades de Virginia Henderson
|
Niveles de Maslow |
Necesidades humanas según Henderson |
|
De autorrealización |
• Vivir según valores y creencias • Tener un trabajo que agrade |
|
De autoestima |
• Aprender lo necesario para el cuidado de la salud • Recreación y descanso |
|
Sociales o de afiliación |
• Poder comunicar emociones, temores y opiniones • Sexualidad y reproducción |
|
De seguridad |
• Protegerse de enfermar y morir • Mantener la integridad de la piel • Actividad y ejercicio • Poder vestir ropas adecuadas |
|
Biológicos |
• Respirar • Nutrirse e hidratarse • Procesos de eliminación • Mantener normal la temperatura • Dormir y descansar |
Fuente: elaboración de los autores basada en García9.
Para la entrevista de los profesionales de la salud de las residencias, se utilizó una guía con la intención de conocer las perspectivas de los cambios necesarios en estas para la intervención paliativa de los residentes, divididas en cuatro áreas temáticas: infraestructura, perfiles del recurso humano, redes de apoyo local y comunitaria, así como el trabajo en equipo bajo modalidad interdisciplinaria.
Resultados
Se estudiaron tres poblaciones, divididas de la siguiente manera: 33 residencias de cuido de PAM del GAM, activas y habilitadas ante el ente rector en salud, donde se entrevistaron vía telefónica a los administradores o responsables de cada establecimiento; 13 profesionales en ciencias de la salud (medicina, enfermería, nutrición, terapia física y trabajo social) mediante entrevista para conocer su criterio de expertos y una muestra de la población de PAM que vivían en residencias de cuido del GAM, que fue de ocho personas con edades iguales o superiores a los 65 años y con enfermedades en condición de vida limitada o en condición paliativa.
Se logró determinar un total de 1.650 PAM residentes en los 33 establecimientos estudiados, de estos 233 se encontraban con enfermedades en condición de vida limitada o condición paliativa (14,1%), con una moda de 2 PAM con este tipo de enfermedad.
Se presentan a continuación los resultados obtenidos de acuerdo con las necesidades identificadas por cada población de estudio.
Necesidades de las personas adultas mayores
De la población de PAM entrevistada (8 personas), 4 mujeres y 4 hombres, todos entre 65 y más de 90 años. Se evidenció que los residentes presentaron enfermedades crónicas, entre ellas hipertensión arterial, diabetes mellitus, enfermedades respiratorias, enfermedades cardíacas, enfermedades neurológicas (evento cerebrovascular) y cáncer de laringe (Tabla 2). Además, se determinó que más de la mitad de la población entrevistada presentaba más de una de estas enfermedades.
Tabla 2. Enfermedades presentes en las personas adultas mayores con enfermedades en condición de vida limitada institucionalizadas en residencias de cuido (n=8)
|
Enfermedades crónicas |
Femenino |
Masculino |
Cantidad de PAM |
|
Enfermedades neurológicas |
2 |
4 |
75% |
|
Hipertensión arterial |
1 |
3 |
50% |
|
Diabetes mellitus |
1 |
2 |
37,5% |
|
Enfermedades respiratorias |
1 |
|
12,5% |
|
Enfermedad Cardiovascular |
- |
1 |
12,5% |
|
Cáncer de laringe |
- |
1 |
12,5% |
|
Hepatitis B |
- |
1 |
12,5% |
Fuente: elaboración de los autores basada en la recolección de datos.
En las residencias de cuido investigadas contaban al momento del estudio con un promedio de 50 PAM institucionalizadas, entre estas había en promedio 7,1 personas con enfermedades en condiciones de vida limitada (14%) por residencia (Tabla 3).
Tabla 3. Porcentajes de población de personas adultas mayores institucionalizadas con enfermedades en condición paliativa o en condición de vida limitada
|
Rango porcentual de población con enfermedad en condición paliativa |
Número de residencias |
Promedio de personas adultas mayores residentes |
Promedio de personas adultas mayores con enfermedad en condición paliativa |
Porcentaje de personas adultas mayores con enfermedad en condición paliativa |
|
0 |
10 |
30,9 |
0 |
0 |
|
De 1 a 10% |
17 |
54,1 |
3,1 |
5,2% |
|
De 11 a 30% |
3 |
88,7 |
12,3 |
16,4% |
|
Mayor a 30% |
3 |
52 |
48 |
93,3% |
|
Total |
33 |
50 |
7,1 |
14% |
Fuente: elaboración propia basada en recolección de datos.
Se logró observar que más de la mitad de las residencias tenían al menos tres personas con necesidad de atención en programas en CP relacionado con enfermedades crónicas. Se demostró que los residentes presentaban enfermedades crónicas degenerativas que a futuro podrían progresar o evolucionar a una enfermedad en condición de vida limitada o en condición paliativa, que hace inferir en la necesidad de instaurar programas en CP en residencias de cuido de PAM en el país.
Necesidades fisiológicas relacionados a dormir, a comer y eliminación intestinal/ urinaria:
Se logró determinar que en todas las residencias de cuido se proveían los tiempos de comida necesarios; no se determinó si la alimentación que se brinda se ajustaba a las necesidades nutricionales de los residentes. De acuerdo con las observaciones de los PAM entrevistadas, se evidenció que les gustaría que se les tomara en cuenta su opinión en situaciones relacionadas con la elección de los alimentos. Se demostró que el tipo de alimentación podría influir en el grado de satisfacción y mejorar la calidad de vida de estas personas. Asimismo, sobre la necesidad de dormir y comer, se identificó que el 75% y 50%, respectivamente está de poco a moderadamente satisfechas.
Seis indicaron que había al menos un factor externo que les afectaba para conciliar el sueño, como: el tipo de cama y el ruido en la habitación. Aun así, ninguna de las personas manifestó sentirse insatisfecha con la cantidad de horas de sueño para su descanso y las utilizadas para la siesta durante el día, manifestaron que les gustaría que se efectuarán cambios en la infraestructura de su habitación que les permita dormir y descansar mejor.
Más de la mitad presentaban necesidades de seguridad y autorrealización en el momento de desplazarse al baño, en la eliminación intestinal y urinaria, así como en los cuidados higiénicos posteriores a la eliminación de los desechos corporales. Algunos manifestaron no sentirse conformes con los cuidados higiénicos que se les brindaba en el momento de hacer sus necesidades de eliminación, principalmente en el tiempo de espera para la respectiva limpieza.
Estos resultados demostraron que las residencias de cuido si proveían los tiempos de comida, un lugar donde descansar y baños apropiados. Sin embargo, de acuerdo con las observaciones adicionales de las PAM, se evidenció que algunas disposiciones existentes generaban disconformidad en ellos.
Los profesionales manifestaron que en los residentes se generaba disconformidad porque sus opiniones y preferencias personales en cuanto a alimentación, condiciones de la habitación y cuidados higiénicos no se tomaban en cuenta.
Necesidades de seguridad
En el cuestionario aplicado a las PAM, se realizaron preguntas enfocadas en identificar situaciones de estrés, inseguridad, miedo y tristeza, para determinar las necesidades de seguridad en su proceso de enfermedad en condición de vida limitada, de las PAM entrevistadas, cuatro indicaron presentar dolor físico con diferentes intensidades y manifestaron estar satisfechas o moderadamente satisfechas con el control del síntoma.
Con respecto a las actividades recreativas que se efectuaban en la residencia, 62,5% participaban en los ejercicios, terapias y/o caminatas e indicaron encontrarse interesadas y disfrutar de estas. Las personas restantes mencionaron no realizar ninguna actividad; sin embargo, no se logra evidenciar por qué no participaban.
Cinco residentes refirieron que el trato que recibían por el grupo cuidador siempre ha sido respetuoso y mantienen una buena actitud. Los 3 restantes manifestaron que el trato podría mejorar; se demuestra que no existe desatención en este tema.
El total de las PAM entrevistadas se sentían seguras y protegidas en las residencias, sin amenazas físicas que comprometieran su integridad, con un grupo cuidador respetuoso y que mantienen una buena actitud hacia las necesidades que presentan.
Necesidades sociales
Se evidencia que, pese a la ausencia del vínculo familiar, los residentes eran capaces de adaptarse a las circunstancias y no necesariamente expresaban sus sentimientos únicamente hacia su familia. Las PAM entrevistadas revelaron que cuando existe una necesidad en expresar sus sentimientos relacionados a una situación personal, sus confidentes pasan a ser las personas cuidadoras y sus compañeros dentro de la residencia de cuido.
Necesidades de autorrealización
En relación con el cumplimiento de metas y objetivos, cuatro PAM se sentían muy realizadas porque siempre los cumplían, tres indicaron sentirse realizados, pero con metas pendientes y una persona manifestó no sentirse realizada. Asimismo, en relación con el desarrollo de las potencialidades físicas, más de la mitad indicaron tener algún tipo de limitación física y necesitaban asistencia de un colaborador para realizar sus actividades básicas de la vida diaria (ABVD). Se demostró que existe una necesidad de autorrealización en relación con el desarrollo de potencialidades físicas, la mayoría no eran capaces de realizar acciones como caminar, ir al baño, cepillarse los dientes, vestirse o alimentarse de manera autónoma. El realizar las ABVD generaba un impacto positivo que contribuía a mantener o mejorar su calidad de vida.
Necesidades espirituales
Al analizar las respuestas en relación con sus creencias espirituales y la importancia de estas, se observó que en el momento de responder sobre este tema las PAM lo asociaron a la religión que profesaban y practicaban, que era la católica.
Se logró evidenciar que las PAM tienen la necesidad de que se entienda desde la dimensión espiritual, que la muerte es un proceso natural y forma parte de la vida, que debe de verse como un paso o una transición. Esto demostró que el personal de cuido debe fortalecer su espiritualidad, para mejorar la perspectiva que tienen los residentes con respecto a este tema, así como apoyar en el progreso de aceptación de la enfermedad y sus pérdidas.
En relación con las respuestas de la necesidad de encontrar un significado, propósito y realización en la vida, los resultados indicaron que cinco PAM estaban satisfechos con lo que habían vivido, tres manifestaron estar poco satisfechas. Esto refleja que cada persona respondió de acuerdo con sus vivencias y objetivos planteados para su vida. Todas consideraron que han aportado algo valioso en la vida de los demás en el trascurso de su existencia y respondieron que consideraban haber influido positivamente en otras personas.
Se logró evidenciar la importancia de mantener la esperanza a pesar de tener una enfermedad en condición de vida limitada; la mitad de la población necesitaba apoyo espiritual para evitar la desesperanza, así como para encontrar posibles fuentes de esperanza y alternativas para satisfacer las necesidades espirituales durante el avance de la enfermedad.
Necesidades de pertenencia y amor
De acuerdo con la necesidad de pertenencia y de amor siete PAM respondieron sentirse realmente queridos por las personas que son importantes para ellos en su vida, solo una indicó que a veces se sentía querida.
Necesidades de los profesionales en ciencias de la salud
Los 13 profesionales entrevistados coincidieron que los temas importantes sobre los cuales era necesario recibir capacitación para atender PAM con enfermedad en condición de vida limitada o en condición paliativa en las residencias de cuido eran: control del dolor físico, control de síntomas físicos (fatiga, disnea, náuseas, caquexia, cambios en la imagen corporal), intervenciones psicológicas (miedo a la pérdida, desesperanza e inquietud), uso de terapias complementarias (musicoterapia, aromaterapia, zooterapia, magnetoterapia, acupuntura y otras), programas de cuidados específicos para residentes con demencia e intervención en crisis con los residentes y sus familias.
Se logró evidenciar que, aunque varios profesionales no tenían formación académica en CP, aun así, tenían noción y conocimiento de cuáles eran las áreas de capacitación para la atención de las PAM por la experiencia adquirida en el campo. La siguiente observación dada por uno de ellos resume el criterio de los demás “brindar una atención adecuada, voluntad de compromiso, paciencia y empatía no son suficientes para la intervención de los residentes”. En su opinión, los CP requieren de medidas de cualificación adicionales para el profesional, como formación académica en CP o capacitación y programas de educación continua en la materia, incluyendo al personal de apoyo de cuido o auxiliar.
De las entrevistas se deriva la idea de que, si las residencias tuvieran un plan de atención o guía establecidos en la atención de PAM con enfermedades en condición paliativa, los profesionales podrían determinar en qué momento se requiere o no el traslado de estas a un centro hospitalario o, por el contrario, se pueda intervenir dentro de la residencia.
En su opinión, la aplicación de planes de atención o guías permitirían: evitar el traslado innecesario de la PAM a un centro hospitalario donde se puede dar una mala atención debido a la demanda de personas enfermas en esas entidades, mejorar la calidad de vida y mantener a la PAM en un entorno donde se sienta cómodo y protegido, acompañamiento de su familia o seres queridos en el proceso al final de la vida y se aumenta el riesgo a encarnizamiento o abandono terapéutico a nivel hospitalario.
Necesidades en los procesos de atención en las residencias de cuido de PAM para la implementación de programas en C
Infraestructura
Se demostró que 21 de las 33 residencias de cuido (64%) tienen un porcentaje de ocupación entre el 91% y el 100%, el espacio y la cantidad de camas disponibles para admitir el ingreso de nuevos residentes es limitada (Figura 1).
Con respecto a la infraestructura de las residencias, dos de los trece profesionales entrevistados dijeron que contaban con suficiente espacio y equipos para brindar CP en sus instituciones, describieron las habitaciones y los baños como espaciosos y de fácil acceso donde, además, había salas separadas para residentes con enfermedades en condiciones de vida limitada o paliativa.
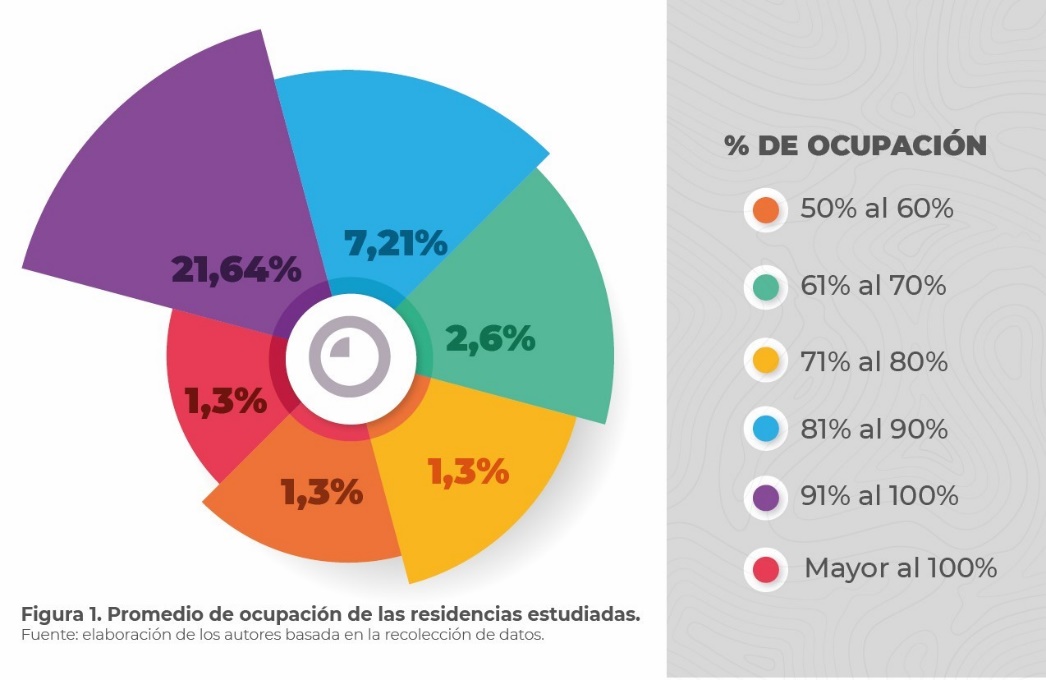
Figura 1. Promedio de ocupación de las residencias estudiadas
Fuente: elaboración propia basada en la recolección de datos
El 12% de los profesionales manifestaron falta de espacio en sus instituciones; pasillos estrechos que dificultaban el acceso, salida y movilización de los residentes, especialmente en situaciones de emergencia. No contaban con habitaciones especiales para residentes con este tipo de enfermedades. Además, indicaron que existía escasez en dispositivos para suministro de oxígeno cuando se requería de soporte ventilatorio.
Recurso humano
El recurso humano con que cuentan las residencias estudiadas fue: 28 profesionales en medicina, 154 en enfermería, 278 auxiliares de enfermería y 94 profesionales de otras disciplinas (psicología, trabajo social, nutrición, terapia física, terapia ocupacional) (Tabla 4).
Tabla 4. Cantidad de profesionales en ciencias de la salud de las residencias de cuido de personas adultas mayores estudiadas
|
Profesión |
Cantidad de recurso humano |
Mínimo |
Máximo |
Promedio (profesional por residencia) |
|
Medicina |
28 |
0 |
2 |
0,85 |
|
Enfermería |
154 |
1 |
80 |
4,67 |
|
Auxiliares de Enfermería |
278 |
0 |
130 |
8,42 |
|
Psicología |
14 |
0 |
2 |
0,42 |
|
Trabajo Social |
19 |
0 |
1 |
0,57 |
|
Nutrición |
19 |
0 |
1 |
0,57 |
|
Terapia Ocupacional |
15 |
0 |
1 |
0,45 |
|
Terapia Física |
27 |
0 |
2 |
0,82 |
Fuente: elaboración propia basada en la recolección de datos.
De acuerdo con el criterio de expertos, la mayoría de los profesionales coincidieron que no había suficiente personal para atender las necesidades especiales de las PAM. Se identificó la necesidad de contar con profesionales adicionales (médicos especialistas en medicina paliativa, psicólogos y terapeutas ocupacionales). También manifestaron la necesidad de más participación de los profesionales en psicología y trabajo social con la intención de orientar y guiar adecuadamente a la familia en los procesos de final de la vida de sus seres queridos.
Dos de los trece profesionales entrevistados calificaron su dotación de recurso humano como suficiente para proporcionar servicios en CP en las residencias de cuido. Mencionaron que los equipos interdisciplinarios trabajaban con todos los profesionales necesarios para ofrecer CP, los que describieron como competentes por tener capacitación y experiencia laboral en la materia.
Redes de apoyo locales
Los profesionales entrevistados identificaron las siguientes necesidades respecto a cambios estructurales y de procesos de atención para garantizar CP en residencias: a) incremento en la disponibilidad de dispositivos y medicamentos especializados, b) provisión de habitaciones separadas para los residentes con enfermedades en condición de vida limitada o en condición paliativa, c) trabajo integrado por todos los profesionales que conforman el equipo interdisciplinario, d) aumento de los profesionales en medicina y en enfermería en los turnos de la tarde y de la noche, e) mayor apoyo, contención, acompañamiento y capacitación a los familiares o allegados de los residentes por el equipo interdisciplinario.
Discusión
La necesidad de atención en programas en CP está relacionada con enfermedades crónicas, las que podrían a futuro progresar o evolucionar a una enfermedad en condición de vida limitada o en condición paliativa. Se determinó que más de la mitad de la población entrevistada presentaba más de una de estas enfermedades; estas guardan relación con las seis morbilidades más frecuentes en PAM en el país en el 2020: hipertensión (59%), distintos tipos de artrosis (38%), dolor crónico de espalda (28%), diabetes mellitus (28%), gastritis o úlceras gástricas (19%) y enfermedades del corazón (17%)10. La población estudiada tiene características similares al perfil epidemiológico del país. Un estudio español coincide con que las PAM presentan algún tipo de dependencia debido a una enfermedad crónica y que su prevalencia e incidencia va a aumentar en las próximas décadas11.
Este estudio guarda similitud con el realizado en España en el 201212 en el que se identificó las necesidades en CP de las personas con enfermedades crónicas avanzadas en donde se establecieron: necesidades en el control de los síntomas físicos relacionados con la enfermedad, necesidad de mantener su funcionalidad, restricción en las ABVD y dependencia de una persona cuidadora, lo que altera su calidad de vida.
Se demostró que el tipo de alimentación podría influir en el grado de satisfacción y mejorar la calidad de vida de estas personas; sobre la necesidad de dormir y comer se identificó que un porcentaje de las PAM entrevistadas se encuentran de poco a moderadamente satisfechos. El Manual de cuidados generales para la persona adulta mayor disfuncional o dependiente, del Instituto para la Atención de los Adultos Mayores del Distrito Federal, México13, se indica sobre la importancia de tomar en cuenta la nutrición en las PAM, una adecuada alimentación contribuye en acelerar las funciones del cuerpo, disminuir la pérdida de los tejidos y reducir la presencia de enfermedades crónicas degenerativas al incrementarse la edad.
Al triangular las observaciones encontradas, con las necesidades descritas por Maslow y Henderson según García9, se determinó que no hay carencia de atención de las necesidades fisiológicas en las PAM entrevistadas, sin embargo, no se encontraban satisfechas porque su opinión no era considerada en el momento de alimentarse, dormir y en los cuidados higiénicos posterior a la eliminación urinaria o intestinal, afectando directamente sus necesidades de seguridad y sociales. Según el modelo de Henderson propuesto por García9 eliminar los desechos corporales por todas las vías corresponde a una de las necesidades fisiológicas básicas del ser humano. Se evidenció que más de la mitad de las PAM entrevistadas presentaban necesidades de seguridad y autorrealización en el momento de desplazarse al baño, para realizar alguna de estas eliminaciones, así como para los cuidados higiénicos posteriores a la eliminación de los desechos corporales, principalmente en el tiempo de espera para su respectiva limpieza, lo que podría comprometer la integridad de la piel, afectar su postura y su higiene corporal.
Se comprobó que las PAM y los profesionales entrevistados coincidían en que las opiniones y preferencias personales de los residentes en cuanto a alimentación, condiciones de la habitación y cuidados higiénicos no eran tomadas en cuenta.
El estudio demostró que no hay una necesidad de seguridad que comprometa la integridad física relacionada con el dolor físico, según la definición de los CP, el control del dolor; así como el control de otros síntomas son elementos que se deben evaluar en las residencias de cuido para mantener la calidad de vida de las PAM14. El total de las PAM entrevistadas se sentían seguras y protegidas en las residencias, sin amenazas físicas que comprometieran su integridad, con un grupo cuidador respetuoso y que mantienen una buena actitud hacia las necesidades que presentan.
Ayala Híjar15 manifiesta que las PAM le dan menor prioridad al ejercicio físico y a la recreación en comparación con otras necesidades como: alimentación, higiene y hábitos de eliminación. Al compararlo con los resultados obtenidos se observó, que de acuerdo con el modelo de Maslow el ejercicio y demás actividades recreativas no fueron prioritarias en relación con las necesidades de seguridad como si lo fueron el control del dolor físico y sentirse seguro dentro de la residencia de cuido.
En los CP las necesidades sociales incluyen la necesidad de relación con la familia y redes de apoyo hasta el final de la vida14; sin embargo, las PAM institucionalizadas no comparten con su núcleo familiar diariamente y sus vínculos sociales se limitan; las personas que laboran en las residencias juegan un rol importante en mantenerlos. Según un estudio realizado en Lima Perú15 a 50 PAM en una residencia, que consistió en colocar en orden de prioridad las necesidades de Maslow, se identificó que estas consideraban las necesidades sociales como la segunda en importancia. Ambos estudios coincidieron en que la interacción social es importante y ayuda a mantener la calidad de vida de las PAM institucionalizadas. Henderson y Maslow, mencionados por García9 establecen que para que se cumplan las necesidades sociales la persona debe ser capaz de comunicar emociones, temores y opiniones. Las PAM entrevistadas revelaron que cuando existe una necesidad en expresar sus sentimientos relacionados a una situación personal, sus confidentes pasan a ser las personas cuidadoras y sus compañeros dentro de la residencia.
Leiva Saldaña et al11 realizaron una comparación entre 100 personas mayores de 64 años institucionalizadas y otras 100 que vivían en sus hogares, lograron identificar diferencias relacionadas a las características sociales, clínicas y conductuales. Con relación a las características sociales, el estudio dio como resultado que las personas institucionalizadas con menor relación familiar presentaban más ansiedad y depresión, así como mayor disfunción social. Al comparar los resultados con los obtenidos en nuestro estudio, ambos reflejaron que las PAM requerían mantener vínculos sociales con su familia. Sin embargo, se evidencia que, pese a la ausencia de estos, los residentes eran capaces de adaptarse a las circunstancias. Estas necesitaban expresar sus sentimientos de una manera u otra y que el núcleo social de las residencias les permitía cubrir esta necesidad.
García9 detalla que, de acuerdo con Maslow, la autorrealización comprende un conjunto de necesidades que involucra: a) el cumplimiento de metas y el logro de objetivos durante la vida y b) el desarrollo de potencialidades físicas que les permita realizar ABVD de manera autónoma. Con respecto al primer punto la mayoría de las PAM entrevistadas indicaron sentirse realizados, pero con metas pendientes por cumplir y solamente una persona manifestó lo contrario. En relación con el desarrollo de potencialidades físicas, más de la mitad de los residentes indicaron tener algún tipo de limitación física, se logró evidenciar que la mayoría necesitaban la asistencia de un colaborador para realizar sus ABVD.
Al compararlo con el estudio de Ayala Híjar15 donde manifiesta que las PAM le dan una menor prioridad al cumplimiento de metas durante su vida, coincide con lo encontrado en el estudio donde se evidencia que las PAM consideraron más importante su independencia física pese a sus limitaciones y le dan menor prioridad al cumplimiento de metas y objetivos. La autonomía para realizar ABVD les generaba un impacto positivo que contribuye a mantener o mejorar su calidad de vida. Las limitaciones, principalmente en la movilidad y en los desplazamientos, les convierten en personas dependientes con una vida alejada de los que se considera “normal”13.
Las PAM entrevistadas en relación con sus creencias espirituales y la importancia de estas, lo asociaron estrictamente a la religión que profesaban y practicaban. Según el informe publicado por la Universidad Nacional de Costa Rica en el 202016, citando a Kübler Ross con respecto a los componentes psicosociales de las PAM, se refirió a la espiritualidad en tres dimensiones: a) necesidad de encontrar un significado, propósito y realización en la vida; b) necesidad de tener esperanza o voluntad de vivir y c) necesidad de creer y tener fe en uno mismo, en los demás y en Dios o un Ser Superior. Con respecto a la primera la mayoría de las PAM entrevistadas le encuentran significado a la vida y manifiestan estar satisfechos con lo que han vivido, al considerar haber influido positivamente en otras personas; asimismo, ven al proceso de muerte como parte de la vida y la visualizan como un paso o una transición; en la segunda se logra evidenciar la importancia que ellas le dan a mantener la esperanza a pesar de tener una enfermedad en condición de vida limitada; se identifica que la mitad de la población necesita apoyo espiritual para evitar la desesperanza. En este punto Drews17 indica que algunas personas enfermas y sus familiares se apoyan en falsas esperanzas, creadas por la falta de comunicación efectiva con el equipo de profesionales o porque se encuentran en la fase de negación de la situación que se está viviendo. Según Cesaro18 la esperanza es una construcción del pensamiento que es apreciada, nutrida y protegida contra las amenazas, necesita una base en la realidad y varía entre los individuos, así como es necesaria para una vida exitosa; abarca una serie de expectativas de vida y búsqueda de un significado racional y moral.
Dos estudios19,20 expusieron la importancia de mantener la esperanza a pesar de tener una enfermedad en condición de vida limitada, en nuestra investigación la mitad de la población refiere necesitar apoyo espiritual para evitar la desesperanza, así como para encontrar otras fuentes de esperanza y alternativas para satisfacer las necesidades espirituales que se presenten con el avance de la enfermedad. La totalidad de los entrevistados creen y tienen fe en Dios como un Ser Superior relacionado con la religión que profesan.
Al comparar los resultados de este estudio y los datos obtenido por Ayala15 se determinó que no existe una necesidad de amor y pertenencia, todos los residentes entrevistados mantenían vínculos afectivos con sus seres queridos. En otro estudio20 el autor logró identificar que la necesidad de amor y pertenencia no es considerada prioritaria para las PAM, para ellas la necesidad de estima tiene un nivel de importancia mayor. Esta necesidad comprende el respeto de las otras personas, la autoestima, la autonomía y la reputación que se tenga.
Según el criterio de expertos participantes coinciden en la necesidad de implementar capacitaciones en CP al personal de cuido y a los profesionales que laboran en las residencias: en relación con la identificación y control de signos y síntomas de la persona enferma; en la necesidad de promover la creación de guías en CP que establezcan procesos para la atención de las PAM con este tipo de enfermedades. Existe coincidencia con estudios internacionales como el de la Asociación Europea de Cuidados Paliativos (EAPC siglas en inglés) 20 quien, para el desarrollo de la especialidad en Medicina Paliativa, da a conocer sesenta proyectos diferentes en trece países europeos, que sirven para mejorar e implementar programas en CP en las residencias de cuido de PAM en los países europeos basado en los resultados encontrados en estos proyectos.
En Alemania para implementar programas en CP en las residencias de cuido, el Ministerio de Salud, Emancipación, Cuidados y Edad (MGEPA siglas en alemán)21, recomienda tres tipos de medidas: capacitación a los funcionarios, creación de redes regionales y organización de procesos institucionales. Otra medida implementada en las residencias de PAM alemanas fue la formulación de guías en Cuidados Paliativos, para su gestión se requirió de la cooperación de personal externo con experiencia en el tema. Las guías deben incluir material claro y concreto que identifique las necesidades de la PAM enfermas y las medidas a tomar a la hora de atenderlos, por ejemplo: programación de horarios para el acompañamiento de la PAM cercana a morir o la preparación para la muerte inminente de estos enfermos21.
En el Reino Unido se brinda al personal de las residencias de cuido de PAM paquetes educativos flexibles y programas de cambio organizacional con el objeto de mejorar la atención a las personas en situaciones de final de vida22,23.
Existen a nivel internacional varias guías clínicas en intervención paliativa implementadas en residencias de cuido de PAM, por ejemplo: en el Reino Unido son: "Liverpool Care Pathway for Care Homes" y "Gold Standards Framework in Care Homes”24,25, en Australia existen la guía titulada "Modified integrated care pathway", implementada en residencias de cuido de PAM en el Reino Unido y las "Guidelines for a palliative approach in residential aged care", desarrollada por Australian Government Department of Health and Aging26,27, contienen evidencia científica disponible para la intervención paliativa; también incluyen la identificación temprana de la enfermedad y el tratamiento de las necesidades físicas, culturales, psicológicas, sociales y espirituales de PAM residentes28.
La intervención paliativa de los diagnósticos, síntomas y el progreso de las enfermedades de las PAM que residen en residencias de cuido es desconocida por los profesionales en ciencias de la salud. Esto involucra la aplicación de los principios y prácticas de los CP, así como las actitudes y creencias de los profesionales sobre la muerte y la asignación del recurso humano29.
El escaso tiempo del personal que labora en las residencias para atender a las PAM moribundas, la falta de intervención profesional y de privacidad para los residentes, sus familiares o allegados durante el proceso de final de vida, así como las expectativas de las familias con respecto al cuido de sus familiares y la hospitalización de residentes moribundos es un problema que se presentan en este tipo de establecimientos. Wowchuk et al30 enfatizan dentro de las barreras para proporcionar CP en las residencias de cuido las pocas consultas profesionales disponibles y la falta de material impreso (guías) que contenga información práctica en estos establecimientos.
Watson et al31 manifiestan que existen una serie de barreras durante la implementación de una guía en CP, las cuales deben ser exploradas para desarrollar cuidados de calidad al final de la vida de las PAM institucionalizadas. Las principales son: poco conocimiento en el uso de los medicamentos, el control de los síntomas al final de la vida; falta de preparación para brindar cuidados cuando se está cerca de la muerte; no reconocer cuándo alguien está muriendo o comprender el proceso de muerte; falta de un equipo interdisciplinario trabajando en las residencias; falta de estrategias de comunicación sobre el proceso de la muerte. Estos resultados muestran que implementar una guía de CP en las residencias de cuido de PAM es importante para que los profesionales adquieran conocimientos sobre el tema y se les facilite la atención de esta población en estas organizaciones32,33.
Con respecto a los procesos actuales de atención de las PAM institucionalizados con este tipo de enfermedades, se logró evidenciar deficiencia de profesionales y auxiliares en enfermería, siendo una situación que afecta a los países centroamericanos y Costa Rica no es la excepción, asi como también en algunos de los países europeos como sucede en España, según Cruz Lendínez et al34 informan que el déficit de profesionales en enfermería repercute en el seguimiento de la PAM con enfermedad crónica. Está información coincide con los resultados obtenidos en la presente investigación, todas las PAM entrevistadas padecían al menos de una enfermedad crónica y según sus observaciones; evidenciaron que algunos cuidados no se realizaban de manera oportuna por déficit de estos profesionales y auxiliares de enfermería.
Se logró evidenciar que las residencias de cuido no siempre tienen el personal necesario o proporcional a la cantidad de residentes que tienen institucionalizados, pese a esto en algunas de las residencias estudiadas se encontró que tenían acceso a otros profesionales no mencionados como obligatorios o esenciales en el Manual de normas para el funcionamiento de establecimientos de atención integral de la persona adulta mayor35, lo que permite una mejorar la calidad de la atención.
El cuido de PAM con enfermedades en condiciones paliativas que habitan en residencias de cuido requieren de un equipo especializado en CP y se hace necesaria la formación académica del profesional con el objeto de brindar calidad en la intervención paliativa de esta población36, encontrándose coincidencia con lo encontrado en este estudio.
Con respecto a las medidas para la organización de procesos institucionales, una medida importante es la definición del concepto de los CP en residencias de cuido de PAM, donde de manera práctica se establezcan los siguientes elementos: dignidad, autodeterminación, identificación de necesidades y calidad de vida. Asimismo, los materiales de trabajo como: hojas de documentación o guías de discusión de casos, los cambios necesarios en las estructuras organizativas y otras medidas de implementación deben de estar descritos en este tipo de organizaciones20.
En un estudio alemán26 se recomienda la implementación de redes regionales, a nivel local se han establecido redes con servicios de atención paliativa ambulatoria, establecimientos en CP, especialistas en Medicina Paliativa o equipos en CP que se pueden contactar cuando sea necesario. Es importante personas que presentan una enfermedad en condición de vida limitada puedan ingresar a un programa en CP lo antes posible, para así garantizar un trabajo conjunto con el recurso humano de la residencia y los profesionales del programa en CP en beneficio de la PAM institucionalizada.
Una residencia de PAM es definida como el lugar de alojamiento en el que residen en forma permanente las PAM generalmente en situación de dependencia o aquellas que se encuentran en circunstancias personales, familiares y/o sociales que requieran una atención residencial integral. Busca garantizar la atención básica para el desarrollo de las actividades de la vida diaria, facilitar el mantenimiento de la autonomía física y el bienestar personal de la PAM, con el objetivo de atender a esta población garantizando los valores del respeto y la dignidad, así como favoreciendo las relaciones sociales y facilitando la labor de los profesionales en ciencias de la salud en el mantenimiento funcional de estas personas37. En este estudio se determinó en concordancia con esta definición la necesidad de realizar cambios a nivel de infraestructura, recurso humano y redes sociales para para la implementación de un programa en CP en estas residencias.
Asimismo, se concuerda con Guerrero et al38 en que la falta de evidencia no permite asegurar que las residencias de PAM sean un lugar adecuado para el desarrollo de los procesos de fin de vida. Es necesario realizar más estudios para conocer la situación actual y establecer mecanismos para mejorar los cuidados de las PAM que se encuentran en el final de su vida en este tipo de instituciones.
Agradecimientos: al Instituto de Investigación y Desarrollo Científico Académico (IIDCA) de la Universidad Santa Paula. A los administrativos, profesionales y personas adultas mayores de las residencias de cuido del Gran Área Metropolitana de Costa Rica.
Referencias Bibliográficas
- Ley Integral para la Persona Adulta Mayor. No 7935 [Internet] . (15 de noviembre de 1999). Disponible en: http://www.pgrweb.go.cr/scij/Busqueda/Normativa/Normas/nrm_texto_completo.aspx?param1=NRTC&nValor1=1&nValor2=43655&nValor3=95259&strTipM#:~:text=Las%20personas%20adultas%20mayores%20tendr%C3%A1n,%2C%20pensamiento%2C%20dignidad%20y%20valores
- Humphreys G. The health-care challenges posed by population ageing. Bull World Health Organ [Internet]. 2012;90(2):82-3. doi: 10.2471/BLT.12.020212.
- Organización Mundial de la Salud [Internet]. Ginebra: OMS; 2022. Envejecimiento y salud; [aprox. 5 pantallas]. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/ageing-and-health
- Universidad de Costa Rica. Centro Centroamericano de Población. II Informe estado de situación de la persona adulta mayor en Costa Rica [Internet]. San José: UCR; 2020. Disponible en: https://archivo.cepal.org/pdfs/ebooks/segundo_Informe_estado_persona_adulta_mayor_CostaRica.pdf
- Navarro-Ureña I, Evans-Meza R, Bonilla R, Alvarado-Rodríguez Y. Evolución de la mortalidad por edad, sexo, causas y distribución geográfica en personas de 65 o más años en Costa Rica, 1970-2014. Rev Hisp Cienc Salud [Internet]. 2018;4(4):131-142. Disponible en: https://www.uhsalud.com/index.php/revhispano/article/view/380/212
- Kane RL, Ouslander JG, Resnick B, Malone ML. Principios de Geriatría Clínica. 8a ed. México: McGraw-Hill; 2018.
- Acuña Aguilar C. Cuidados Paliativos. Un modelo de atención paliativa en Costa Rica. San José: Editorial Santa Paula; 2014.
- Dillman DA, Smyth JD, Christian LM. Internet, Phone, Mail, and Mixed-Mode Surveys: The Tailored Design Method. 4a ed. Estados Unidos: Wiley; 2014.
- García González MJ. El proceso de enfermería y el modelo de Virginia Henderson. Propuesta para orientar la enseñanza y la práctica de enfermería. 2a ed. México: Editorial Progreso; 2004.
- Instituto Nacional de Estadística y Censos (CR). Encuesta Nacional sobre discapacidad 2018: la discapacidad en Costa Rica [Internet]. San José: INEC; 2018. Disponible en: http://18.188.26.221:8082/repositorio/bitstream/handle/123456789/758/Infograf%c3%ada_Enadis%202018.pdf?sequence=1&isAllowed=y
- Leiva-Saldaña A, Sánchez-Ramos JL, León-Jariego JC, Palacios-Gómez L. Factores predictores de deterioro cognitivo en población mayor de 64 años institucionalizada y no institucionalizada. Enferm Clin [Internet]. 2016;26(2):129-136. doi: 1016/j.enfcli.2015.09.006
- Aldasoro Unamuno E, Mahtani Chugani V, Sáenz de Ormijana Hernández A, Fernández Vega E, González Castro I, Martín Fernández R, et al. Necesidades en cuidados paliativos de las enfermedades no oncológicas. Un estudio cualitativo desde la perspectiva de profesionales, pacientes y personas cuidadoras. Informes de Evaluación de Tecnologías Sanitarias Osteba Núm. 2006/04 [Internet]. España: Servicio Central de Publicaciones del GobiernoVasco; 2012. Disponible en: https://www.osakidetza.euskadi.eus/contenidos/informacion/publicaciones_informes_estudio/es_pub/adjuntos/Cuidados%20paliativos.pdf
- Instituto para la Atención de los Adultos Mayores en el Distrito Federal. Manual de cuidados generales para el adulto mayor disfuncional o dependiente [Internet]. México: Literatura y Alternativas en Servicios Editoriales; 2014. Disponible en: https://fiapam.org/wp-content/uploads/2014/09/Manual_cuidados-generales.pdf
- Campello Vicente C, Chocarro González L. Necesidades de cuidados paliativos en enfermos no oncológicos con enfermedad crónica avanzada: una revisión sistemática. Med Paliat [Internet]. 2018;25(2):66–82. doi: 10.1016/j.medipa.2016.07.002
- Ayala Híjar LC. Necesidades prioritarias de los adultos mayores según su percepción en un club del adulto mayor. Lima – Perú [Tesis de Licenciatura en Enfermería]. Perú: Universidad Nacional Mayor de San Marcos; 2017. Disponible en: http://cybertesis.unmsm.edu.pe/bitstream/handle/20.500.12672/5816/Ayala_hl.pdf?se
- Alfaro Vargas N, Espinoza Herrera R. Informe de encuesta: Componentes psicosociales de la calidad de vida de las personas mayores en Costa Rica 2019 [Internet]. Costa Rica: Universidad Nacional de Costa Rica; 2020. Disponible en: https://repositorio.una.ac.cr/bitstream/handle/11056/18067/componentes_psicosociales_de_la_calidad_de_vida_de_las_personas_mayores_en_costa_rica_2019.pdf?sequence=1&isAllowed=y
- Drews MF. La evolución de la esperanza en los pacientes con enfermedad terminal. Nursing [Internet]. 2017;34(5):9-10. doi: 10.1016/j.nursi.2017.10.004
- Cesaro Lora CA. Esperanza en Pacientes Oncológicos Paliativos hacia una revisión sistemática. Psicooncología [Internet]. 2018;15(2):261-286. doi: 10.5209/PSIC.61435
- Oarga C, Stavrova O, Fetchenhauer When and why is helping others good for well-being? The role of belief in reciprocity and conformity to society’s expectation. Eur J Soc Psychol [Internet]. 2015;45(2):242–254. doi: 10.1002/ejsp.2092
- Reitinger E, Froggatt K, Brazil K, Heimerl K, Hockley J, Kunz R, et al. Palliative Care in Long-term Care Settings for Older People: findings from an EAPC Taskforce. Eur J Palliat Care [Internet]. 2013;20(5):251-253.Disponible en: https://www.sicp.it/wp-content/uploads/2018/12/8_EAPCTaskforcePalliativeCareforOlderPeople.pdf
- Ministerium für Gesundheit, Emanzipation, Pflege und Alter (DE). Hospizkultur und Palliativversorgung in Pflegeeinrichtungen in Nordrhein-Westfalen. Umsetzungsmöglichkeiten für die Praxis [Cultura de hospicio y cuidados paliativos en hogares de ancianos en Renania del Norte-Westfalia. Opciones de implementación para la práctica]. Alemania: MGEPA; 2014. Disponible en: https://alpha-nrw.de/wp-content/uploads/2014/07/palliativ-in-pflegeeinrichtungen1.pdf
- Heals D. Development and implementation of a palliative care link-nurse programme in care homes. Int J Palliat Nurs [Internet]. 2008;14(12):604-9. doi: 10.12968/ijpn.2008.14.12.32065.
- Lansdell J, Mahoney M. Developing competencies for end-of-life care in care homes. Int J Palliat Nurs [Internet]. 2011;17(3):143-8. doi: 10.12968/ijpn.2011.17.3.143.
- Froggatt K, Payne S, Morbey H, Edwards M, Finne-Soveri H, Gambassi G, et al. Palliative Care Development in European Care Homes and Nursing Homes: Application of a Typology of Implementation. J Am Med Dir Assoc [Internet]. 2017;18(6):550.e7-550.e14. doi: 10.1016/j.jamda.2017.02.016.
- Kinley J, Stone L, Butt A, Kenyon B, Lopes NS. Developing, implementing and sustaining an end-of-life care programme in residential care homes. Int J Palliat Nurs [Internet]. 2017;23(4):186-193. doi: 10.12968/ijpn.2017.23.4.186.
- O'Brien M, Kirton J, Knighting K, Roe B, Jack B. Improving end of life care in care homes; an evaluation of the six steps to success programme. BMC Palliat Care [Internet]. 2016;15(53):1-10. doi: 10.1186/s12904-016-0123-6.
- Nash A, Fitzpatrick JM. Views and experiences of nurses and health-care assistants in nursing care homes about the Gold Standards Framework. Int J Palliat Nurs [Internet]. 2015;21(1):35-41. doi: 10.12968/ijpn.2015.21.1.35.
- Hockley J, Watson J, Oxenham D, Murray SA. The integrated implementation of two end-of-life care tools in nursing care homes in the UK: an in-depth evaluation. Palliat Med [Internet]. 2010;24(8):828-38. doi: 10.1177/0269216310373162.
- Hughes S, Preston N, Payne S. What went wrong with the Liverpool Care Pathway and how can we avoid making the same mistakes again? Int J Palliat Nurs [Internet]. 2013;19(8):372-3. doi: 10.12968/ijpn.2013.19.8.372.
- Wowchuk SM, McClement S, Bond J Jr. The challenge of providing palliative care in the nursing home part II: internal factors. Int J Palliat Nurs [Internet]. 2007;13(7):345-50. doi: 10.12968/ijpn.2007.13.7.24346.
- Watson J, Hockley J, Dewar B. Barriers to implementing an integrated care pathway for the last days of life in nursing homes. Int J Palliat Nurs [Internet]. 2006;12(5):234-40. doi: 10.12968/ijpn.2006.12.5.21177.
- Jones A, Johnstone R. Reflection on implementing a care pathway for the last days of life in nursing homes in North Wales. Int J Palliat Nurs [Internet]. 2004;10(10):507-9. doi: 10.12968/ijpn.2004.10.10.16217.
- Currow DC, Hegarty M. Residential aged-care facility palliative care guidelines: improving care. Int J Palliat Nurs [Internet]. 2006;12(5):231-3. doi: 10.12968/ijpn.2006.12.5.21176.
- Cruz Lendínez AJ, Grande Gascón ML, García Fernández FP, Hueso Montoro C, García Ramiro PA, Ruiz López M. Distribución de enfermeras por Unidades de pacientes agudos y Unidades de Cuidados Intensivos en España. Index Enferm [Internet]. 2019;28(3):147-151. Disponible en: https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1132-12962019000200012
- Decreto Ejecutivo No 29679-S. Manual de Normas para el funcionamiento de Establecimientos de Atención Integral a las Personas Adultas Mayores [Internet]. (09 de agosto de 2001). Disponible en: http://www.pgrweb.go.cr/scij/Busqueda/Normativa/Normas/nrm_texto_completo.aspx?param1=NRTC&nValor1=1&nValor2=46801&nValor3=89001&strTipM=TC
- Anstey S, Powell T, Coles B, Hale R, Gould D. Education and training to enhance end-of-life care for nursing home staff: a systematic literature review. BMJ Support Palliat Care [Internet]. 2016;6(3):353-61. doi: 10.1136/bmjspcare-2015-000956.
- Ministerio de Sanidad Servicios Sociales e Igualdad (ES). Guía de Centros Residenciales para personas mayores en situación de dependencia [Internet]. España: IMSERSO; 2011. Disponible en: http://www.oiss.org/IMG/pdf/GUIA_DE_RESIDENCIAS_Prog-Ib-def-.pdf
- Guerrero García M, Gómez Morales R, Sánchez García MR, Rodríguez Peral E, Montoya Juárez R. Fin de vida en residencia de ancianos desde la perspectiva de los residentes: revisión bibliográfica. Gerokomos [Internet]. 2016;27(2):63–68. Disponible en: https://scielo.isciii.es/pdf/geroko/v27n2/06_revision_05.pdf