Terapia Snoezelen a una persona con esquizofrenia paranoide: reporte de caso clínico. Artavia-Salas J. y cols. ISSN 2215-5562. Rev. Ter. Enero-Junio de 2024; Vol. 18 N°1: 69-82.
REPORTE DE CASO CLINICO
Intervención multisensorial Snoezelen a una persona con esquizofrenia paranoide: reporte de caso clínico
Snoezelen multisensory intervention to a person with paranoid schizophrenia: clinical case report
Título corto: Terapia Snoezelen a una persona con esquizofrenia paranoide: reporte de caso clínico.
Autores: Jackeline Artavia-Salas1, Randall Guerrero-Ureña1, Johanny Ramírez-Rodríguez2, María José Cid-Rodríguez3, 4
Filiación: 1 Casa de misericordia Pbro. Carlos María Ulloa Pérez, San José, Costa Rica. 2 Hospital Nacional de la Salud Mental, San José, Costa Rica. 3 Universidad Rovira i Virgili, Tarragona-Cataluña, España. 4 Asociación Española de Estimulación Sensorial y SNZ ISNA-España (miembro de International SNZ Association- ISNA), Madrid, España.
Correspondencia: Johanny Ramírez-Rodríguez, correo electrónico: johannypsicologo@gmail.com
Forma de citar: Artavia-Salas J, Guerrero-Ureña R, Ramírez-Rodríguez J, Cid-Rodríguez MJ. Terapia SNZ a una persona con ESQ paranoide reporte de caso clínico.
Rev. Ter. Enero-Junio de 2024; Vol. 18 N°1
Rev Ter [Internet]. 2024;4(1): 69-82.
Financiamiento: ninguno.
Fecha de envío: 12 de septiembre del 2023.
Fecha de aceptación: 30 de diciembre del 2023.
Conflicto de interés: ninguno.
Abreviaturas: AVD, actividades de vida diaria; deterioro cognitivo, DC; EM, estimulación multisensorial; Esquizofrenia, ESQ; RLE, residencia de larga estancia; Snoezelen, SNZ.
Resumen
Se presenta el caso de un hombre de 61 años con diagnóstico de esquizofrenia paranoide con cinco internamientos en el Hospital Nacional de Salud Mental de Costa Rica, por un patrón de conducta de agresividad social, aislamiento y fugas de los hogares de cuido, el paciente vive en una residencia de larga estancia donde se le brinda atención multidisciplinaria. Este reporte de caso clínico busca evidenciar los beneficios de realizar una intervención de estimulación multisensorial en una sala de tipo Snoezelen por un equipo interdisciplinario. Al finalizar la intervención, el paciente demostró adherencia a la intervención con disminución de la ansiedad, regulación de la conducta hostil hacia otras personas de la residencia, incrementó la socialización con el equipo interdisciplinario y presentó mayor capacidad en el tiempo de espera para el desarrollo de actividades de vida diaria en la residencia, además de la mejoría en la postura corporal, la marcha y el equilibrio.
Palabras claves: esquizofrenia, estimulación multisensorial Snoezelen, equipo interdisciplinario.
Abstract
The case of a 61-year-old man with a diagnosis of paranoid schizophrenia with five hospitalizations in the National Mental Health Hospital, in Costa Rica, due to a behavior pattern of social aggressiveness, isolation and escape from nursing homes is presented. The patient lives in a long-term residence where multidisciplinary care is provided. This clinical case report seeks to demonstrate the benefits of performing a multisensory stimulation intervention in a SNZ-type room by an interdisciplinary team. At the end of the intervention, the patient demonstrated adherence to the intervention with decreased anxiety, regulation of hostile behavior towards other people in the residence and increased socialization with the interdisciplinary team and presented greater capacity in the waiting time for the development of activities of daily living in the residence, in addition to improvement in body posture, gait and balance.
Keywords: schizophrenia, Snoezelen multisensory stimulation, interdisciplinary team.
Introducción
La esquizofrenia (ESQ) es un trastorno mental que puede iniciar desde la infancia y una de las principales manifestaciones es que la persona puede tener intereses y creencias atípicas que se alejan de lo esperable para su cultura y contexto que se traducen en forma de alucinaciones y delirio; en consecuencia, el aislamiento y el rechazo social son elementos de mayor impacto para un paciente con este trastorno, asociado a las alteraciones del pensamiento llamados delirios donde se manifiestan creencias fijas que se alejan de la realidad1.
En cuanto al desarrollo y curso de los pacientes con ESQ existen casos de personas que logran recuperarse por completo, sin embargo, la mayoría de los pacientes siguen requiriendo del apoyo de profesionales o familiares y muchos pacientes continúan crónicamente enfermos con la exacerbación de los síntomas y un avance progresivo en el déficit de comprensión, atención y déficit cognitivo (DC)1.
La agresividad en pacientes con ESQ es más frecuente en los varones jóvenes y en los pacientes con antecedentes de violencia o por la falta de adecuado tratamiento médico o terapéutico1, sin embargo debe señalarse que la gran mayoría de las personas con ESQ no son agresivas, siendo este caso clínico de importancia para probar que la hostilidad y la agresión manifestadas por el paciente pueden asociarse a un nivel de deterioro social grave, sobre todo al ser conductas espontáneas sin capacidad de autorregulación. Es por esta razón que se justifica la necesidad de investigar intervenciones terapéuticas que pueden ayudar al paciente a reducir la conducta de hostilidad y agresión social.
Investigaciones describen cómo se está aplicando una intervención terapéutica conocida como Snoezelen (SNZ), en diversas personas con discapacidad intelectual, demencias, Alzheimer, personas con enfermedad mental y con niveles elevados de estrés, obteniendo resultados con efectos positivos como: el aumento en niveles de relajación, disminución de conductas disruptivas y aumento de la sensación de bienestar2.
El concepto SNZ tiene sus inicios prácticos en los años setenta en Holanda, como una intervención de estimulación multisensorial (EM) destinada a mejorar la calidad de vida de las personas al crear ambientes o entornos especialmente diseñados para que la persona disponga de un espacio seguro y de relajación psicoemocional logrando disminuir los niveles químicos de estrés y a través de la regulación de la entrada de estímulos sensoriales como la luz, sonidos, olores, gustos, sensaciones táctiles, experiencias vestibulares y propioceptivas en un espacio adecuado para ello2.
Inicialmente la intervención estaba enfocada en personas con discapacidad intelectual; sin embargo, por sus beneficios de alcanzar estados de bienestar y relajación es que ha despertado el interés en el campo de la psicología y otras disciplinas con diversas patologías, así como su creciente aplicación en países como Estados Unidos, Canadá, Australia y España, en este país la aplicación e investigación multisensorial está en creciente desarrollo2.
Un estudio comparativo evidenció alcances terapéuticos de la EM en pacientes que residen en un hogar o residencia de larga estancia (RLE), siguiendo un programa individual llamado SNZ 24 horas, con sesiones diarias aplicadas a pacientes con demencias y deterioro cognitivo (DC), registrando cambios significativos como la reducción de la agresividad, menos presencia de conducta ansiosa, cambio de humor con menor tristeza o llanto y reducción de síntomas depresivos en los pacientes que recibieron estimulación sensorial, resultando ser una intervención efectiva para ayudar a los pacientes a regular conducta agresiva y estados de humor3.
Con base en lo anterior el presente trabajo supone incrementar la evidencia científica de los beneficios que se pueden alcanzar con la EM y en general, con la “Mirada SNZ 24 horas”, en el día a día de la persona, tal y como mostraremos en el caso de un paciente con ESQ paranoide y en contribución a desarrollar nuevas formas de intervención que apoyen en la calidad de vida y el bienestar psicosocial y emocional del paciente.
Descripción del caso
Se presenta el caso de un hombre de 61 años, costarricense, soltero, sin hijos, pensionado, que vive en una RLE y mantiene contacto externo con un hermano. El paciente convivió gran parte de su vida con sus padres quienes procrearon 3 hijos, asistió a la primaria hasta el quinto grado ya que desde esas fechas comenzó a presentar episodios relacionados con su diagnóstico psiquiátrico.
Con base en la epicrisis médica de diciembre del 2021 se confirmó que el paciente recibió atenciones en consulta externa del Hospital Nacional de Salud Mental (HNSM), donde desde abril de 1980 lo diagnosticaron con ESQ paranoide. En el año 2022 se registraron tres hospitalizaciones breves en el HNSM, una en mayo, la segunda en junio y la tercera en agosto del mismo año por “descompensación de patología de fondo, ausencia de red de apoyo y sin adherencia al tratamiento farmacológico”. Actualmente el paciente vive en una RLE con atenciones multidisciplinarias de terapia física, ocupacional, psicología, enfermería y atención médica.
Evaluación
Se realizó una valoración integral multidisciplinaria de este caso, estudiando los componentes sensoriales, psicológicos, cognitivos, ocupacionales, equilibrio y marcha para establecer un plan de intervención adecuado para el usuario. Se realizaron observaciones del funcionamiento y participación en talleres terapéuticos, se realizó el examen mental y se aplicaron pruebas estandarizadas las cuales corresponden a: Evaluación Neuropsicológica Breve en español NEUROPSI4, la evaluación de síntomas psicológicos para adultos Listado de síntomas Breve (LSB-50)5, Escala MIF medida de independencia funcional6, la escala Lawton y Brody7, la escala Kapandji (funcionalidad de miembro superior)8, el listado de intereses de Gary Kielhofner9, y la escala de Tinetti10.
En el ámbito psicológico, emocional y conductual la valoración fue realizada por un profesional en psicología quien describió al paciente como hipervigil e hipotenaz. Se evidenció alteraciones en el afecto de tipo ansioso con respuesta conductual disruptiva, hipobúlico y ejecución del acto con alteraciones de tipo extrapiramidal. Lenguaje de tipo monólogo con tono de voz normal y volumen bajo. Pensamiento concreto y poco productivo con bloqueos recurrentes, ideas delirantes, irreales con alteraciones en su curso y contenido. Se evidenció alteraciones a nivel de senso-percepción y aversión a estímulos táctiles, orientado en persona, desorientado en tiempo espacio. Funcionamiento cognitivo según NEUROPSI4 brindó datos de DC severo con principales alteraciones a nivel de atención y concentración con bajo rendimiento a nivel de memoria y funciones ejecutivas de tipo motor y conceptual (Tabla 1). No presentó ideación suicida ni homicida al momento de la evaluación, con juicio no conservado y con conciencia nula de su patología de base.
Se encuentra a un paciente con sensibilidad a estímulos, con carencia de habilidades en cuanto a tiempos de espera asociado a sus alteraciones cognitivas a nivel de atención y concentración, lo cual evidencia una respuesta conductual de autoagresión y agresión a su grupo de pares, así como también abandono de procesos terapéuticos.
A nivel conductual y emocional, según los resultados de la prueba LSB-505, se observa sintomatología ansiosa y hostilidad, además muestra alteraciones para el desarrollo de sesiones manifestando conductas agresivas y disruptivas hacia sus compañeros, no presenta tiempos de espera, ni manejo de frustración ante diversas actividades propuestas.
Tabla 1. Resultados de la evaluación NEUROPSI
|
Dimensión evaluada |
|
Puntaje |
Descripción |
|
Orientación |
Tiempo |
1 |
Severo |
|
Lugar |
0 |
Severo |
|
|
Persona |
0 |
Severo |
|
|
Atención y Concentración |
Dígitos |
0 |
Severo |
|
Detección Visual |
2 |
Severo |
|
|
20-3 |
0 |
Severo |
|
|
Memoria Codificación |
Palabras |
3 |
Moderado |
|
Figura Semicompleja |
1,5 |
Severo |
|
|
Memoria Evocación |
Espontánea |
0 |
Severo |
|
Por Categorías |
0 |
Severo |
|
|
Reconocimiento |
1 |
Severo |
|
|
Figura Semicompleja |
0 |
Severo |
|
|
Lenguaje |
Denominación |
7 |
Normal |
|
Repetición |
3 |
Severo |
|
|
Comprensión |
1 |
Severo |
|
|
Fluidez Verbal Semántica |
2 |
Normal |
|
|
Fluidez Verbal Fonológica |
1 |
Moderado |
|
|
Lectura/Escritura |
Lectura |
0 |
Severo |
|
Dictado |
0 |
Severo |
|
|
Copiado |
0 |
Severo |
|
|
Funciones Ejecutivas: conceptuales y motoras |
Semejanzas |
3 |
Normal |
|
Cálculo |
0 |
Severo |
|
|
Secuenciación |
- |
- |
|
|
Mano Derecha |
0 |
Severo |
|
|
Mano Izquierda |
0 |
Severo |
|
|
Movimientos Alternos |
1 |
Normal |
|
|
Reacciones Opuestas |
1 |
Normal |
Fuente: elaboración propia basada en Ostrosky-Solís et al4.
El ámbito ocupacional fue valorado por un profesional en terapia ocupacional que evaluó a nivel neuromuscular, el paciente mantuvo una dominancia manual diestra, cumplió con todos los criterios de funcionalidad indicados por Kapandji8, en cuanto a patrones funcionales e integrales como la velocidad, fuerza, precisión, rango articular (Tabla 2). El paciente no utiliza producto de apoyo para deambular, su postura normalmente presenta patrón flexor en tronco y en cuello.
Tabla 2. Evaluación de la Funcionalidad Miembro superior
|
Patrones Integrales |
Izquierda |
Derecha |
|
Pinza Fina |
F |
F |
|
Pinza Trípode |
F |
F |
|
Agarre |
F |
F |
|
Enganche |
F |
F |
|
Oposición |
F |
F |
|
Empujar |
F |
F |
|
Soltar |
F |
F |
|
Patrones funcionales |
||
|
Mano-Boca |
F |
F |
|
Mano- cabeza |
F |
F |
|
Mano- espalda |
F |
F |
|
Mano- glúteo |
F |
F |
|
Mano- pie |
F |
F |
*F: funcional. Fuente: elaboración propia, basada en Arias8.
A nivel de componente psicosocial, se ha observado participación en algunos talleres ocupacionales, sin embargo, hay ocasiones que se muestra agresivo con los mismos, con conductas disruptivas.
Con respecto a la evaluación de actividades de vida (AVD) diaria se utilizó el instrumento MIF6, evidenciando dominios motores y cognitivos obteniendo un puntaje de 68%, requiriendo asistencia moderada para desempeñarse en sus actividades básicas (Tabla 3).
Según valoración aplicada con base en la escala Lawton y Brody7, la cual es utilizada para medir independencia en actividades de vida diaria instrumentales el paciente obtuvo una puntuación de 2/8pts, ubicándolo en una categoría de “dependencia” para estos procesos (Tabla 4).
Tabla 3. Evaluación Medida de Independencia Funcional (MIF)
|
Dimensión |
ITEM |
ACTIVIDAD |
Puntaje |
|
Autocuidado |
1 |
Alimentación |
6 |
|
2 |
Aseo personal |
3 |
|
|
3 |
Baño |
3 |
|
|
4 |
Vestido parte superior |
4 |
|
|
5 |
Vestido parte inferior |
3 |
|
|
6 |
Uso del baño |
3 |
|
|
Control de esfínteres |
7 |
Control de intestinos |
3 |
|
8 |
Control de vejiga |
3 |
|
|
Transferencias |
9 |
Cama, silla o silla de ruedas |
4 |
|
10 |
Al baño |
4 |
|
|
11 |
A la ducha o bañera |
4 |
|
|
Locomoción |
12 |
Marcha o silla de ruedas |
7 |
|
13 |
Escaleras |
4 |
|
|
Comunicación |
14 |
Comprensión |
3 |
|
15 |
Expresión |
6 |
|
|
Conexión |
16 |
Interacción social |
3 |
|
17 |
Resolución de problemas |
2 |
|
|
18 |
Memoria |
3 |
|
|
Puntaje Total |
|
|
68% |
Fuente: elaboración propia basada en Paolinelli6.
En cuanto a la marcha y equilibrio esta área fue valorada por un profesional en fisioterapia, según la escala de Tinetti10 presentó en equilibrio un total de 13 puntos de 16 (Tabla 5). El paciente presentó buen control de tronco en sedente, no se pudo levantar sin usar sus brazos para ayudarse, no impulsa su tronco correctamente hacia adelante al empezar a levantarse y una vez en bípedo, mantuvo buen equilibrio con aumento de base de sustentación, realizó giros con pasos cortos, continuos y seguros, al empujarlo logró mantenerse de pie, pero con dificultad, no movilizó bien su tronco para realizar estrategias de enderezamiento, se sentó con seguridad y sin usar sus manos como ayuda.
En la misma escala, el puntaje en marcha fue de 7 puntos de 12. Lo que sugiere una marcha simétrica con base de sustentación ancha, longitud de zancada de ambos pies disminuida (no sobrepasa los pies al dar el paso), logró levantar los pies completamente del suelo en fase de impulso, pero puso el pie en plano en fase de choque de talón, presentó una marcha discontinua: realizó pequeñas pausas durante la trayectoria, sin presentar desviaciones marcadas en la misma, no tiene buena disociación y mantuvo flexión de caderas, rodillas y tronco.
Tabla 4. Escala de Lawton y Brody para las actividades instrumentales de la vida diaria (AIVD)
|
Dimensión |
Actividad observada |
Puntaje |
|
A. Capacidad para usar el teléfono |
No usa el teléfono |
0 |
|
B. Ir de compras |
Completamente incapaz de ir de compras |
0 |
|
C. Preparación de la comida |
Necesita que se le prepare y sirva la comida |
0 |
|
D. Cuidar la casa |
Necesita ayuda en todas las tareas de la casa |
1 |
|
E. Lavado de ropa |
Necesita que otro se ocupe del lavado |
0 |
|
F. Medio de transporte |
Viaja en transportes públicos si le acompaña otra persona |
1 |
|
G. Responsabilidad sobre la medicación |
No es capaz de responsabilizarse de su propia medicación |
0 |
|
H. Capacidad de utilizar el dinero |
Incapaz de manejar el dinero |
0 |
Fuente: elaboración propia basada en Manual MSD7.
Por otra parte, se aplicó la prueba Time Up and Go11 con una duración de 26 segundos, el paciente presentó dificultad para levantarse, realizó marcha lenta e hizo los cambios de dirección muy lentos a la hora de dar la vuelta y se sentó de forma segura.
En cuanto al perfil sensorial, a nivel visual el paciente logró rastrear y reaccionar visualmente a cada objeto que se le presentó, así como fijar y dar seguimiento de una manera adecuada cuando estos fueron presentados en luz tenue, se incrementó la desviación de atención con luz alta y presentó dificultad para fijar y dar seguimiento en la oscuridad.
Tabla 5. Escala de Tinetti
|
Tarea |
Actividad |
Puntaje |
|
Equilibrio |
|
|
|
Sentado |
Firme y seguro |
1 |
|
Levantarse de la silla |
Utiliza los brazos |
1 |
|
Intentos de levantarse de la silla |
Lo realiza al primer intento |
2 |
|
Equilibrio después de levantarse (5s) |
Estable sin ayuda |
2 |
|
Equilibrio en bipedestación |
Estable con aumento de la base de sustentación |
1 |
|
Empujón |
Tambalea, se sujeta |
1 |
|
Ojos cerrados |
Estable |
1 |
|
Giro 360° |
Pasos continuos |
1 |
|
Estable |
1 |
|
|
Sentarse |
Estable, movimiento lento |
2 |
|
Puntaje total en equilibrio |
|
13 |
|
Marcha |
|
|
|
Inicio de la marcha |
Inicio normal sin dudar |
1 |
|
Balanceo del pie derecho |
No sobrepasa el pie izquierdo con el paso |
0 |
|
Se levanta completamente del suelo |
1 |
|
|
Balanceo del pie izquierdo |
No sobrepasa el pie derecho con el paso |
0 |
|
Se levanta completamente del suelo |
1 |
|
|
Simetría del paso |
Son de igual longitud |
1 |
|
Continuidad del paso |
Marcha discontinua con pausas |
0 |
|
Trayectoria |
Sin desviación |
2 |
|
Tronco |
No hay balanceo pero flexiona tronco, rodillas y separa los brazos hacia afuera |
1 |
|
Postura |
Talones separados |
0 |
|
Puntaje total en marcha |
7 |
|
|
Puntaje total de la prueba |
20 |
|
Fuente: elaboración propia basada en Scura et al10.
En audición, presentó adecuada localización y reacción a los estímulos que se presentaron, se observó displacer con los sonidos fuertes e impresionó con postura corporal de retirada cuando estos fueron presentados.
En gusto, todo lo introdujo a la boca y aunque el estímulo fuese desagradable lo siguió ingiriendo sin realizar retirada, presentó aceptación sin vocalizaciones con los sabores dulces.
Con respecto al sistema sensorial olfativo y gustativo, logró discriminar olores y sabores de forma adecuada con reflejo de retirada ante olores fuerte, se evidenció mayor placer por sabores dulces y estímulos olfativos de carácter floral, logró discriminar olores y sabores desagradables y presentó conducta de retirada ante ellos.
En sistema táctil, presentó vocalizaciones y logró discriminar la mayoría de los estímulos, con mayor placer para estímulos calientes y suaves, presentó hiposensibilidad con respecto a discriminación de texturas ásperas y alteraciones para retirada en estímulos dolorosos, siendo más marcados en miembros inferiores.
En cuanto al sistema vestibular, presentó hipersensibilidad con aumento de tono muscular, rigidez, lateralización derecha con flexión de tronco y cuello, durante la evaluación de este sistema sensorial el paciente refirió displacer generalizado y respuestas verbales de desagrado ante las pruebas realizadas, impresionó con mareo leve y alteración de movimientos oculares.
Intervención
Como parte de la metodología se elaboró un plan de intervención de tres sesiones terapéuticas donde se desarrollaron dos sesiones en la sala de SNZ (Tabla 6) y una sesión bajo la metodología de SNZ 24 horas (Tabla7) ofreciendo una comunicación sensorial adecuada a sus capacidades la cual se realizó en el centro geriátrico donde reside el paciente.
La intervención tuvo como objetivo central reducir conductas hostiles, es decir, aquellas respuestas conductuales y emocionales que la persona no lograba regular por sí mismo. En este caso el paciente presentaba un patrón de conduta agresiva a nivel verbal y física hacia sus pares, así mismo con la intervención multisensorial, ayudarle a mejorar periodos de atención y postura corporal del paciente.
Descripción de la sesiones en la sala de SNZ: con base el perfil sensorial, el ingreso a la sala fue con luz tenue y ambientado con temperatura a 20 grados ya que es el estímulo de luz y de temperatura que el usuario presentó mayor aceptación, estímulos auditivos y olfatorios para favorecer sus niveles de atención, el uso de aparataje como el sillón de peso, la manta de peso y la cama de agua, fueron elementos de apoyo para trabajar con los estímulos propioceptivo y vestibular promoviendo mayor conciencia corporal. El tiempo de las sesiones en la sala SNZ fue de 45 minutos cada sesión y en la sesión SNZ 24 horas fue de 30 minutos.
En todas las sesiones se brindó un acompañamiento al paciente siguiendo el método de observar, asegurar, acompañar y comunicar el desempeño, para fortalecer el vínculo terapéutico y crear un ambiente seguro y de bienestar al paciente.
Tabla 6. Descripción de la intervención en sala SNZ: primera y segunda sesión.
|
Sistema Sensorial |
Materiales |
Metodología |
|
Estimulo Visual |
Fibra óptica Columna burbujas Panel de Luz |
Inicio de la sesión, con el fin de facilitar la relación terapeuta-paciente. Valorar tiempos de espera y fomentar procesos adecuados de atención. Se valora postura. |
|
Estimulo Táctil |
Texturas suaves, ásperas, rugosas Compresas temperadas |
Principio de contraste ya que refirió hipo sensibilidad táctil y propioceptiva. Se realizó con el fin de generar una mayor discriminación de texturas y temperaturas. |
|
Estímulo Auditivo |
Equipo de sonido Períodos de silencio |
No se considera debilitada. Se utilizó como medio para trabajar propiocepción, postura, atención, concentración. Mediante baile y actividades asociadas a la música.
|
|
Estímulo Vestibular y Propioceptivo |
Puff propioceptivo Colchón de agua Chaleco propioceptivo |
Se le hizo consiente de su posición con respecto a su espacio esto en el puff, con el fin de generar confianza. Posterior, se realizaron actividades de baile con el chaleco puesto, luego se sentó en el colchón de agua donde se le hizo desplazamientos, lateralizaciones y posturas de tronco.
|
|
Estímulo olfatorio y gustativo |
Esencias florales o herbales |
Con el fin de favorecer la relajación, se ambientó al paciente con esencias y para generar harmonía en la sala de trabajo con todos los elementos sensoriales.
|
Fuente: elaboración propia, 2023.
Tabla 7. Tercera sesión: descripción de la intervención SNZ 24 horas
|
Objetivo: Brindar al paciente un espacio de bienestar y calma a su entorno |
||
|
Sistema Sensorial |
Materiales |
Metodología |
|
Estimulo Visual |
La naturaleza |
El paciente observó árboles, el cielo, las ardillas, hormigas, hojas, piedras, zacate, flores. |
|
Estimulo Táctil |
Hojas de árboles, palos de árboles, tierra, zacate, piedras |
Se invitó al paciente a tocar estos materiales, caminar descalzo por el zacate y sentir los palos pequeños en sus miembros superiores e inferiores. |
|
Estímulo Auditivo |
Música relajante de viento, mar, lluvia |
En una zona verde dentro de la residencia donde vive el paciente, se le solicitó sentarse y posteriormente acostarse en el zacate mientras escucha los sonidos de la naturaleza |
|
Estímulo Vestibular y Propioceptivo |
Árboles |
El paciente abrazó los árboles que vio en esa zona verde, caminó descalzo por el zacate, saltó tratando de agarrar frutas de esos árboles. |
|
Estímulo olfatorio |
Flores, hojas |
Por medio de hojas de diferentes árboles se le indicó al paciente a oler cada hoja y flor que había en el espacio natural. |
Fuente: elaboración propia, 2023.
Resultados de la estimulación multisensorial SNZ
En la primera sesión se observó al paciente con atención diferida poca comunicación y ansioso, sus tiempos en cuanto a tolerancia de actividades eran reducidos, en la segunda sesión terapéutica el paciente mostró mayor confianza, más seguridad, toleró los estímulos propuestos y mostró más interacción con los facilitadores.
En su entorno natural en el HLE, el paciente presentó mejoría en tiempos de espera, tolerancia ante las actividades propuestas en las sesiones terapéuticas, llegó a mantener incluso 45 minutos en las actividades propuestas.
En su postura corporal siguió manteniendo el cuello y el tronco en flexión, sin embargo, se observó que al interactuar con el usuario realizaba extensión de cuello y tronco, en cuanto a la marcha, posterior a las sesiones SNZ no se encontraron discontinuidades y aumentó la longitud de la zancada de ambos pies. Con respecto al riesgo de caídas, el paciente se situó en un riesgo moderado (Tabla 8).
Tabla 8. Cambios observados en las diferentes dimensiones pre y post intervención multisensorial SNZ.
|
Dimensión |
Pre intervención |
Post intervención |
|
Psicosocial |
||
|
Atención Concentración |
Mostró periodos disminuidos |
Logro sostener períodos de atención y realiza contacto visual |
|
Tiempo de espera |
Menores a 30m |
Mayores a 45m |
|
Conductas disruptivas |
Mostró conductas: autolesión, amenazas a otros usuarios y conflictos interpersonales |
Disminución de las conductas |
|
Socialización |
No había con otros pacientes ya que generaba conflicto |
Hubo aumento de socialización y no genera conflicto |
|
Ansiedad |
Se percibía hostil y temeroso de desenvolverse en el entorno |
Disminución de hostilidad y mayor seguridad en el entorno |
|
Duración/participación en sesiones |
No lograba finalizar sesiones de trabajo periodos menores a 30m |
Logró finalizar sesiones de trabajo y mostro mayor participación de las actividades |
|
Física: Equilibrio/marcha |
||
|
Escala de Tinetti |
20 puntos |
23 puntos |
|
Test timed up and go |
26 segundos |
28 segundos |
|
Postura |
Flexión de tronco y cuello |
Flexión de tronco y cuello |
|
AVD Básica (MIF) |
||
|
Autocuidado |
Asistencia moderada |
Asistencia moderada |
|
Control de esfínteres |
Asistencia moderada |
Asistencia moderada |
|
Transferencias |
Asistencia moderada |
Asistencia moderada |
|
Locomoción |
Asistencia moderada |
Asistencia moderada |
|
Comunicación |
Asistencia moderada |
Asistencia mínima, mejora en expresión |
|
Conexión |
Asistencia moderada |
Asistencia moderada, en el dominio de interacción social se observó mejoría |
|
AVDI (Lawton y Brody) |
||
|
Todos los dominios |
Dependiente |
Dependiente |
|
Estimulación Multisensorial |
||
|
Visual |
Pendiente de su entorno |
Focalizó y mantuvo contacto con lo que se uso |
|
Auditivo |
Converso, solicitó música alta |
Conversó menos, se concentró, solicitó música relajante |
|
Propioceptivo-vestibular |
Mostro inseguridad, tolero poco el uso del chaleco de peso |
Mostro seguridad, realizo actividades y tolero la cobija de peso |
|
Olfato |
Mostro desagrado por esencias |
Mostro agrado y tolerancia |
|
Gusto |
Se estimuló con chocolate, le agrado |
Se le estímulo con chocolate, le agrado |
Fuente: elaboración propia basada en Paolinelli et al6, Manual MSD7, Scura et al10, Test timed up and go11.
Posterior a las sesiones se evidenció mejoría en la socialización con sus pares y personal que lo asiste, comunicándose de manera asertiva, buscando estar en la misma área que están sus pares de residencia y generando contacto visual cuando se le dirige la palabra. El paciente continúo asistiendo a los talleres grupales, sin mostrar conductas disruptivas hacia los demás y se observó mayor participación en las sesiones de terapia ocupacional posterior a la intervención SNZ.
Los datos obtenidos en la aplicación inicial del LSB-505 (pre-intervención), informaron de un paciente con tendencia a magnificar síntomas de ansiedad y hostilidad lo que evidenció un índice de riesgo psicopatológico elevado, posterior a las sesiones de estimulación multisensorial SNZ se le aplicó al paciente el LSB-505 (post intervención) y evidenció puntuaciones menores en la ansiedad y la hostilidad disminuyendo el riesgo psicopatológico (Figura 1).
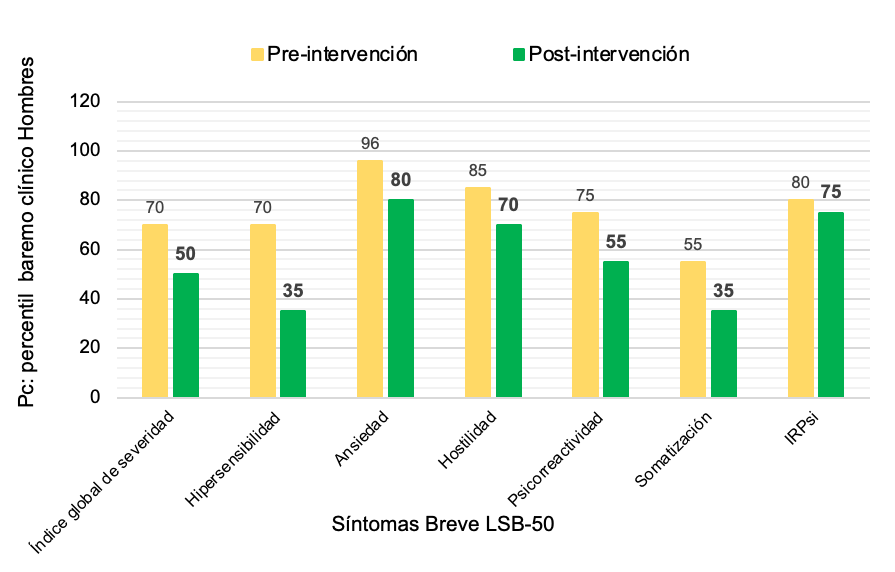
Figura 1. Resultados pre-intervención y post intervención
Fuente: elaboración propia basada en los resultados del caso.
Discusión
En la dimensión cognitiva la intervención multisensorial SNZ practicada al paciente reflejó ser efectiva para estimular en los dominios neurocognitivos de la atención continua y selectiva, este resultado puede estar sustentando en el hecho de que la sala de estimulación sensorial permitió trabajar los sentidos del paciente en un ambiente controlado de tal forma que logró reducir la hipervigilancia (la atención a su alrededor) y aumentar la tenacidad (la capacidad de enfocarse en una tarea específica), esencialmente se “Aseguró” al paciente y esta es la base para que la persona se pueda sentir en un estado de bienestar y relajación.
Lo anterior indica que en una sala o aula de estimulación sensorial se pueden crear ambientes o situaciones vivenciales como un proceso de enseñanza y aprendizaje, trabajando de forma específica cada sentido y el conjunto de ellos siempre con orden, espacio y tiempo adecuado de tal forma que el paciente logre integrar cognitivamente lo que siente, piensa y sus respuestas conductuales adaptables para su vida diaria básica e instrumental12,13.
En relación con la dimensión psicosocial, los síntomas negativos de la ESQ pueden generar un impacto desde el aislamiento social, conductas disruptivas y hostiles hacia otras personas14-16, en este caso con la intervención realizada se logró contribuir en la reducción de conductas que el paciente mantenía como amenazas a otros usuarios por desconfianza de fondo suspicaz y conflictos interpersonales asociados (Tabla 8).
En términos de dimensión física, la marcha conlleva una suma de factores asociados en entre sí, observar este aspecto en pacientes que presentan un diagnóstico psiquiátrico es una tarea necesaria para poder comparar la evolución del individuo en este ámbito en específico; en los últimos años se ha evidenciado que el uso de tratamiento farmacológico como ansiolíticos, antipsicóticos, antidepresivos, entre otros, en los diversos trastornos psiquiátricos pueden generar en los pacientes alteraciones importantes en la marcha y postura17 .
La intervención multisensorial realizada en este caso, describe que la información exteroceptiva que se le brindó al paciente en las sesiones en la sala de SNZ pueden facilitar el movimiento, estando esto directamente relacionado y probado con el paciente de este caso, ya que se lograron registrar beneficios como el aumento de la longitud de zancada específicamente mejoras en la postura de tronco y cabeza durante la marcha, en este caso clínico el paciente evidenció mejoría en la marcha y el equilibrio10.
No se encontró evidencia científica que justifique que el ambiente SNZ contribuya específicamente a la mejora de marcha y equilibrio de pacientes con ESQ, no obstante, si existe evidencia de que las salas SNZ causan efectos importantes de bienestar en los pacientes generando mayor regulación de los estímulos propioceptivos, visual y vestibular asociado al sistema nervioso central, que están directamente relacionados a la marcha y al equilibrio3,12,16,17.
Resaltar también que este trabajo se realizó desde el placer y el bienestar del paciente, puesto que, entre otros recursos, se consideró la música y el baile, como elementos que incorporaban sus gustos y preferencias.
Conclusiones
Una contribución importante a nivel psicológico en este caso fue la notable mejoría que el paciente obtuvo en cuanto a los síntomas negativos de la ESQ, logrando reducir las puntuaciones clínicas en: hipersensibilidad, ansiedad, hostilidad, psicorreactividad y la somatización; por tanto, se registró reducción en el índice global de severidad clínica del paciente posterior a la intervención multisensorial realizada en la sala de tipo SNZ. Se observó una clara disminución de estos patrones conductuales defensivos, debido a que el entorno ofrecido estaba adaptado a la persona y a sus necesidades sensoriales.
A nivel conductual el paciente aumentó el tiempo de espera para una actividad, el contacto visual sostenido y sus relaciones interpersonales mejoraron, contribuyendo en la funcionalidad del paciente para sus actividades de vida diaria, específicamente en el dominio de relaciones interpersonales y de comunicación social, con potencialidad para mostrar conductas más adaptadas consigo mismo, con los otros y con el entorno, generando con este hecho un cambio.
En cuanto a la marcha y el equilibrio se registró mejoría en el paciente lo que impresiona que, de mantenerse la estimulación sensorial de forma frecuente, podría contribuir en este caso a mantener o disminuir el riesgo de caídas, es muy remarcable este hecho para su autonomía cotidiana y a la vez para su empoderamiento como persona.
Los hallazgos registrados en este caso clínico único sugieren la importancia de desarrollar más estudios de la intervención con estimulación multisensorial de tipo SNZ con pacientes con ESQ considerando que al momento de esta investigación fue limitada la información científica en este campo.
El abordaje en este caso se realizó de forma multidisciplinaria por la complejidad clínica ya que contó con tres terapeutas dentro de la sesión donde se trabajó de forma integral promoviendo la fluidez y bienestar del paciente.
En agradecimiento: al paciente que en sus palabras mencionó “¿Cuándo volvemos de nuevo a pasear y cantar en aquel lugar llamado sala Snoezelen?”.
Referencias bibliográficas
- American Psychiatric Association. Manual diagnóstico y estadístico de los trastornos mentales. DSM-5. 5a ed. España: Editorial Médica Panamericana; 2014.
- Cid Rodríguez MJ, Camps Llauradó CC. Estimulación multisensorial en un espacio Snoezelen: concepto y campos de aplicación. Siglo Cero [Internet]. 2010;41(236):22-32. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=3348609
- Van Weert JCM, Bensing JM. Estimulación multisensorial (Snoezelen) integrada en la asistencia de la demencia a largo plazo. Info Psiquiátr [Internet]. 2009;(195-196):33-50. Disponible en: https://www.informacionespsiquiatricas.com/anteriores/info_2009/01_195_05.htm
- Ostrosky-Solís F, Ardila A, Rosselli M. NEUROPSI. Evaluación neuropsicológica breve en español. México: Publingenio; 2000.
- de Rivera L, Abuín MR. LSB-50. Listado de síntomas breve. España: TEA Ediciones; 2012.
- Paolinelli C, González P, Doniez ME, Donoso T, Salinas V. Instrumento de evaluación funcional de la discapacidad en rehabilitación. Estudio de confiabilidad y experiencia clínica con el uso del Functional Independence Measure. Rev Méd Chile [Internet]. 2001;129(1)23–31. doi:10.4067/s0034-98872001000100004
- Manual MSD [Internet]. Estados Unidos: Merck & Co; 2024. Escala de Lawton de actividades instrumentales de la vida cotidiana [aprox. 3 pantallas]. Disponible en: https://www.msdmanuals.com/es/professional/multimedia/table/escala-de-lawton-de-actividades-instrumentales-de-la-vida-cotidiana
- Arias López LA. Biomecánica y patrones funcionales de la mano. Morfolia [Internet]. 2012;4(1):14-24. Disponible en: https://repositorio.unal.edu.co/bitstream/handle/unal/41933/31373-113677-1-PB.pdf?sequence=1
- Listado intereses Kielhofner [Internet]. Disponible en: https://www.docdroid.net/DvhgWyi/listado-intereses-kielhofner-pdf
- Scura D, Munakomi S. Tinetti Gait and Balance Test. En: StatPearls [Internet]. Estados Unidos: StatPearls Publishing; 2023.
- Podsiadlo, D., & Richardson, S. The timed “Up & Go”: a test of basic functional mobility for frail elderly Journal of the American Geriatrics Society. 1991;39(2), 142–148.
- Rodríguez Montúfar MJ. Estimulación multisensorial como medio terapéutico para la disminución de sintomatología ansiógena en pacientes con trastornos de ansiedad [Tesis]. Quiro: Universidad Central del Ecuador; 2020 Disponible en: http://www.dspace.uce.edu.ec/bitstream/25000/22542/1/T-UCE-0020-CDI-513.pdf
- Gómez Gómez M. Aulas multisensoriales en educación especial. Estimulación e integración sensorial en los espacios Snoezelen. España: Ideaspropias Editorial; 2009.
- Roy C, Dalla Bella S, Pla S, Lagarde J. Multisensory integration and behavioral stability. Psychol Res [Internet]. 2021;85(2):879–86. doi: 10.1007/s00426-019-01273-4.
- Silva MA, Restrepo D. Recuperación funcional en la esquizofrenia. Rev Colomb Psiquiatr (Engl Ed) [Internet]. 2019;48(4):252–60. doi: 1016/j.rcp.2017.08.004.
- Muñoz Molina FJ, Ruiz Cala SL. Terapia cognitivo-conductual en la esquizofrenia. Rev Colomb Psiquiatr [Internet]. 2007;36(1):98–110. Disponible en: https://www.redalyc.org/pdf/806/80636108.pdf
- Putzhammer A, Perfahl M, Pfeiff L, Hajak G. Gait disturbances in patients with schizophrenia and adaptation to treadmill walking. Psychiatry Clin Neurosci [Internet]. 2005;59(3):303–10. doi: 10.1111/j.1440-1819.2005.01375.x.