Terapia Ocupacional en prematuros extremos: reporte de casos / Esquivel–González X. y col. ISSN 2215-5562. Rev.Ter. Julio-Diciembre de 2021; Vol. 15 N°2: 63-70
REPORTE DE CASO
Intervención oportuna en prematuros extremos: dos casos tratados en Terapia Ocupacional, Toluca, México
Timely intervention in extreme prematurity: two cases treated in Occupational Therapy, Toluca, Mexico
Título corto: Terapia Ocupacional en prematuros extremos: reporte de casos
Autores: Esquivel – González Xochitl1,2 , Martínez–Cosme Arturo1
Filiación: 1 Licenciatura en Terapia Ocupacional, Facultad de Medicina de la Universidad Autónoma del Estado de México, México. 2 Centro Terapéutico del Neurodesarrollo “Bätsi Autismo”, México.
Correspondencia: Martínez–Cosme Arturo. Correo electrónico: lto_amcosme@hotmail.com
Forma de citar: Esquivel-González X, Martínez- Cosme A. Intervención Oportuna en Prematuros Extremos: dos casos tratados en Terapia Ocupacional, Toluca, México. Rev Ter. 2021;15(2): 63-70
Financiamiento: Ninguno.
Fecha de envío: 23 de febrero del 2021
Fecha de aceptación: 22 de abril del 2021
Conflicto de interés: Ninguno.
Abreviaturas: Terapia Ocupacional, TO; Unidad de Cuidado s Intensivos, U CIN.
Resumen
El “prematuro extremo” representa un gran reto en la Unidad de Cuidado s Intensivos (U CIN), siendo prioridad la vida en dicho periodo. A su egreso de la UCIN, se enfrenta a un nuevo desafío. Se presentan dos casos de prematuros extremos de 26 semanas de gestación atendidos en el servicio de Terapia Ocupacional. El abordaje de intervención fue Neurodesarrollo y Modelo de Ocupación Humana, los indicadores de evaluación: Evaluación Neurológica para niños menores de cinco años en el primer y segundo nivel de atención, la Evaluación del Desarrollo Infantil (EDI) y Cuestionario Volicional Pediátrico (CVP) y la observación clínica. Promover el de s empeño ocupacional en el niño posterior a una estancia prolongada en la UCIN, implica un reto en el abordaje, se debe buscar el proceso de interacción social, intencionalidad a través de la participación en experiencias con significado. En la actualidad, una de las metas para la consolidación de campos de conocimiento, atención y prospectiva es profundizar en la intervención que realiza el respectivo profesional en la UCIN.
Palabras clave: terapia Ocupacional, desarrollo infantil, rendimiento psicomotor, lactante extremamente prematuro.
Abstract
The “extreme prematurity” represents a great challenge in the Intensive Care Unit (NICU), with life being a priority during this period. Upon leaving the NICU, you face a new challenge. Two cases of extreme premature babies of 26 weeks of gestation treated in the Occupational Therapy service are presented. The intervention approach was Neurodevelopment and Human Occupation Models, the evaluation indicators are: Neurological Evaluation for children under five years of age in the first and second level of care, the Child Development Evaluation Test (CDE) and Pediatric Volitional Questionnaire (PVQ) and clinical observation. Promoting occupational performance in the child after a prolonged stay in the NICU implies a challenge in the approach, the process of social interaction must be sought, intentionality through participation in meaningful experiences. At present, one of the goals for the consolidation of fields of knowledge, care and prospects is to deepen the intervention carried out by occupational therapist in the NICU.
Keywords: occupational therapy, child development, psychomotor performance, extremely premature infant.
Introducción
Desde su inicio, la terapia ocupacional (TO) ha actuado en ambientes intrahospitalarios. En salud, se han identificado factores de riesgo biológico como el nacimiento prematuro, cuya progresión y desarrollo está condicionado por factores contextuales que permitan el acceso a una intervención oportuna y sistemática1.
La Organización Mundial de la Salud (OMS)2, reporta una tasa de nacimientos prematuros (5% y el 18%), lo s clasifica según edad gestacional, siendo los prematuros extremos aquellos con menos de 28 semanas de gestación (SDG); muchos de ellos con algún tipo de discapacidad. La UNICEF, citado por el Instituto Nacional de Pediatría3 , propone que los recién nacidos (RN) prematuros deben recibir atención con una visión de futuro. El Instituto Mexicano de Seguridad Social4, recomienda la intervención oportuna y adecuada, previa detección de los factores de riesgo de morbilidad neurológica con el propósito de corregirlos o limitarlos.
La atención temprana e s, el conjunto de intervenciones planificadas, dirigidas a la población infantil de 0 a 6 años, la familia y al entorno, cuyo objetivo es dar atención inmediata a las necesidades transitorias o permanentes que presentan los niños que tienen el riesgo de padecerlos5.
En el “prematuro extremo” representa un gran reto en la UCIN, por todas las complicaciones potencialmente a desarrollar, siendo prioridad la vida en dicho periodo, pues las funciones y estructuras corporales presentan inmadurez. El promedio de estancia hospitalaria es de 3 a más de 30 días, y depende de diversos factores (comorbilidad, el grado de severidad y sus complicaciones)6,7.
La TO se centra en el cliente para promover la salud y el bienestar a través de la ocupación8. El proceso de evaluación como punto de partida es necesario, para una adecuada planificación e intervención. A su egreso de la UCIN el prematuro extremo se enfrenta a un nuevo desafío. El terapeuta ocupacional en neurodesarrollo debe tener una visión holística para identificar las interferencias del desarrollo en los periodos críticos, sensibles y ser un facilitador de la adaptación del niño en el entorno9. Buscar de manera inicial, conforme al tiempo y evolución del cliente, el desarrollo simultáneo y progresivo con respecto a los hitos del neurodesarrollo. Desde el Marco de Trabajo para la Práctica de TO, se propone la intervención en destrezas de ejecución (sensoriales, perceptuales, motoras, de regulación emocional, comunicación), entre otros. A continuación, se presentan dos casos de prematuros extremos atendidos en el servicio.
Reporte de casos
Antecedentes de ingreso al servicio de Terapia Ocupacional: la tabla 1 describe los antecedentes al ingreso de dos casos de prematuros extremos atendidos en el servicio de TO, así como sus hallazgos clínicos al egreso de la UCIN.
Tabla 1 . Descripción de los casos atendidos en Terapia Ocupacional
|
Indicador |
C1 |
C2 |
|
Semanas de Gestación |
26 |
26 |
|
Peso al nacimiento /talla |
850g /34cm |
850g/34cm |
|
APGAR |
7,9 |
2,7 |
|
Estancia en UCIN |
122 días |
90 días |
|
Factores de riesgo de daño neurológico |
Síndrome de dificultad respiratoria (SDR), Hiperbilirubinemia |
Parto gemelar Diabetes gestacional Hematoma retropacentario desde el primer trimestre. |
|
Atención clínica necesaria posterior al egreso |
Pediatría, Neurología Pediátrica, Neumología Pediátrica, Oftalmología, Audiología |
Pediatría, Neurología Pediátrica, Neumología Pediátrica |
|
Hallazgos clínicos posterior al egreso |
Hipoacusia severa Estrabismo convergente Desmielinización de predominio derecho en vía visual. Reflujo gastroesofágico |
Atrofia prefrontal izquierda
|
Elaboración propia, fuente expediente clínico.
Valoración Inicial y de seguimiento en el servicio de Terapia Ocupacional : los instrumentos de evaluación al inicio y en el seguimiento fueron: Evaluación Neurológica para niños menores de cinco años en el primer y segundo nivel de atención, la Evaluación del Desarrollo Infantil EDI y Cuestionario Volicional Pediátrico (CVP) y la observación clínica (ver tabla 2)11-13.
Tabla 2 Evaluación inicial de los prematuros extremos por parte de TO
|
|
Criterios |
C1 |
C2 |
|
Evaluación Neurológica para niños menores de cinco años en el primer y segundo nivel de atención. (11)
Sesión de primera vez . |
*Criterios de normalidad y anormalidad. |
Estado de alerta : Anormal Postura de Reposo: Anormal Simetría de la expresión facial: Normal Seguimiento ocular y movimientos oculares: Anormal (Estrabismo convergente, Nistagmus) Reflejo Cocleopalpebral : Anormal Tono pasivo : Anormal, hipertonía de predominio en miembros inferiores (Ashworth 3) Tono activo: Anormal en sostén cefálico. Reflejos primitivos : Moro, prensión plantar disminuidos. |
Estado de alerta : Anormal Postura de Reposo: Anormal Simetría de la expresión facial: Normal Seguimiento ocular y movimientos oculares: Anormal (Estrabismo convergente,) Reflejo Cocleopalpebral : Anormal Tono pasivo : Anormal, hipotonía de la s cuatro extremidades Tono activo: Anormal en sostén cefálico. Reflejos primitivos : Normales |
|
Evaluación del Desarrollo Infantil (EDI) (12)
Inicial
|
Criterios de clasificación del Grupo B (desde los dos meses de edad hasta 1 día antes de cumplir 5 meses)
ROJO: Riesgo de retraso en el Desarrollo
AMARILLO: Rezago en el Desarrollo
VERDE: Desarrollo Normal
|
Edad cronológica : 8 meses de edad. Edad corregida : 6 meses 1 semana Grupo 5 que corresponde por edad corregida: Factores de riesgo biológico: Cinco (Enfermedades sistémicas de la madre, Gestación menor a 34 SDG, peso menor a 1,5kg, retardo en la respiración, hospitalización en UCIN) Exploración neurológica: Alteración en la movilidad de su cuerpo, asimetría en la movilidad ocular. Señales de alerta : Hipertonía, Reflejos primitivos disminuido (Moro), succión alterada, mecánica de la deglución alterada, desarrollo general inadecuado. Áreas del desarrollo: Motor grueso, motor fino, lenguaje, social; ROJO para todos. Edad de desarrollo por desempeño: 0 – 1 mes |
Edad cronológica : 4 meses de edad. Edad corregida: 1 meses 1 semana Grupo 1 (desde los 2 meses hasta 1 día antes de cumplir los 3 meses). Factores de riesgo biológico: (Enfermedades sistémicas de la madre, Gestación menor a 34 SDG, peso menor a 1,5kg, retardo en la respiración, hospitalización en UCIN). Exploración neurológica: Alteración en la movilidad de su cuerpo. Señales de alerta: Hipotonía, succión débil pero funcional, desarrollo general inadecuado. Áreas del desarrollo: Motor grueso, motor fino, lenguaje (ROJO), social; VERDE.
Edad de desarrollo por desempeño: 0- 1 mes. |
|
Cuestionario Volicional Pediátrico (CVP) (13)
Inicial |
14 ítems · Pasivo (1) · Dudoso (2) · Involucrado (3) · Espontáneo (4) · No aplicable (0) |
Puntuación máxima: 2 Dudoso (Intenta cosas nuevas, práctica habilidades) Puntuación media: 1 Pasivo (Muestra curiosidad; inicia acciones, se orienta hacia un objetivo; muestra preferencias; permanece involucrado; trata de producir efectos). Ítems no aplicables: Expresa sus logros, resuelve problemas, busca desafíos, modifica su ambiente, usa la imaginación Espacio de observación: Natural, interior, tranquilo.
|
Puntuación máxima: 1 Pasivo (en todos los criterios aplicables).
Puntuación media : 1 Pasivo (en todos los criterios aplicables)
Ítems no aplicables : Expresa sus logros, resuelve problemas, busca desafíos, modifica su ambiente, usa su imaginación).
Espacio de observación: Natural, interior, tranquilo. |
Elaboración propia, fuente expediente clínico.
Intervención de Terapia Ocupacional: por lo que, para el primer caso se brindaron dos sesiones semanales y para el segundo caso una sesión semanal ambos con duración de 50 minutos cada una. El Marco de referencia de trabajo fue Neurodesarrollo (control postural estático y dinámico) en las actividades según la edad de desarrollo a estimular y el Modelo de Ocupación Humana, buscando en lo posible el desarrollo volicional (exploración, competencia y logro). El número de sesiones fue determinado por los padres y aspectos socioeconómicos.
Resultados de la intervención: ambos casos han tenido una evolución significativa y mejora de la participación ocupacional, considerando que los objetivos de la intervención de terapia ocupacional en neurodesarrollo están orientados a promover el aprendizaje y también el desarrollo de habilidades sensoriomotoras, con la intención de facilitar el desempeño de la persona en las áreas de ocupación que conforme a la edad le corresponden.
Los factores de riesgo biológico y la afección en sistemas sensoriales repercuten elocuentemente en el neurodesarrollo, ya que, el sistema visual, auditivo son estructuras cuya función tiene implicancia en el control motor voluntario y la modulación de este. Compensar la edad cronológica y de desarrollo en ambos, sigue siendo un reto, sin embargo, la intencionalidad de los niños ha mejorado. La etapa sensoriomotora en el niño es determinante, por lo que, incrementar la exploración del ambiente y favorecer el sentido de competencia, permite que el niño logre buscar nuevos desafíos. (ver tabla 3 y figuras 1 y 2).
Discusión
El aumento de lo s bebés prematuros extremos ha desencadenado la necesidad de un seguimiento continuo e inmediato, mismo que sea pertinente y permita identificar las necesidades con base en el neurodesarrollo, para su intervención. En TO la perspectiva holística permite ampliar las modalidades de intervención, siendo punto de partida y de seguimiento elemental el proceso de evaluación.
Tabla 3 Resultados de intervención de TO en dos casos de prematuros extremos
|
|
Criterios |
C1 |
C2 |
|
Evaluación Neurológica para niños menores de cinco años en el primer y segundo nivel de atención. (11) Julio 2020 |
*Criterios de normalidad y anormalidad. |
Estado de alerta : Normal Postura de Reposo: Normal Simetría de la expresión facial: Normal Seguimiento ocular y movimientos oculares: Anormal (Estrabismo corrección quirúrgica). Reflejo Cocleopalpebral : Normal Tono pasivo : Anormal, hipertonía Ashworth 1 Tono activo: Anormal (sedente) Reflejos primitivos : Normales |
Estado de alerta : Normal Postura de Reposo: Normal Simetría de la expresión facial: Normal Seguimiento ocular y movimientos oculares: Normal Reflejo Cocleopalpebral : Normal Tono pasivo : Normal Tono activo: Anormal (sedente) Reflejos primitivos : Normale s |
|
Evaluación del Desarrollo Infantil (EDI) (12)
Julio 2020
|
Criterios de clasificación del Grupo C (desde los 5 meses hasta 60 meses)
|
Edad cronológica : 16 meses de edad. Edad corregida : 14 meses Áreas del desarrollo: Motor grueso, motor fino, lenguaje, personal social. ROJO para edad cronológica y/o corregida. Edad de desarrollo por desempeño : 7 – 9 meses |
Edad cronológica : 8 meses de edad. Edad corregida: 5 meses 1 semana Grupo 5 (desde los 5 meses hasta 1 día antes de cumplir los 7 meses). Áreas del desarrollo: Motor grueso, motor fino (VERDE), lenguaje - social (AMARILLO). Edad de desarrollo por desempeño : 5 - 6 meses |
|
Cuestionario Volicional Pediátrico (CVP) (13)
Julio 2020 |
14 ítems · Pasivo (1) · Dudoso (2) · Involucrado (3) · Espontáneo (4) · No aplicable (0) |
Puntuación máxima: 4 Espontáneo (Muestra preferencias) Puntuación media: 3 Involucrado (Muestra curiosidad, inicia acciones, se orienta hacia un objetivo, intenta cosas nuevas, permanece involucrado, expresa placer de sus logros, trata de producir efectos, práctica habilidades, busca desafíos, modifica su ambiente) Ítems no aplicables: Usa la imaginación. Espacio de observación : Natural, interior, tranquilo. |
Puntuación máxima: 4 Espontáneo (Muestra curiosidad, inicia acciones, se orienta hacia un objetivo). Puntuación media : 3 Involucrado (Muestra preferencias, intenta cosas nuevas, permanece involucrado, trata de resolver problemas, práctica habilidades, busca desafíos, modifica su ambiente) Ítems no aplicables : Usa su imaginación. Espacio de observación: Natural, interior, tranquilo. |
Elaboración propia, fuente expediente clínico
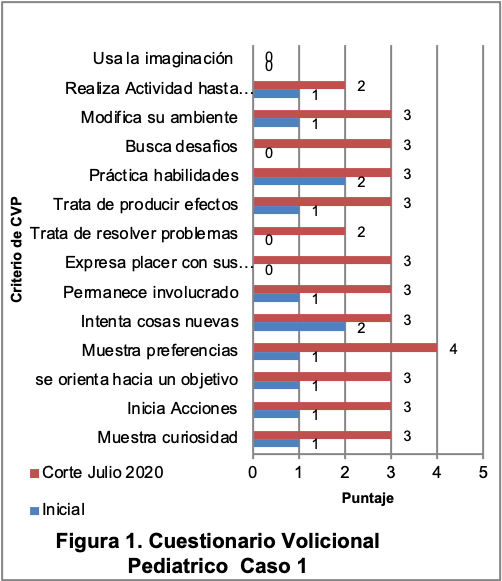
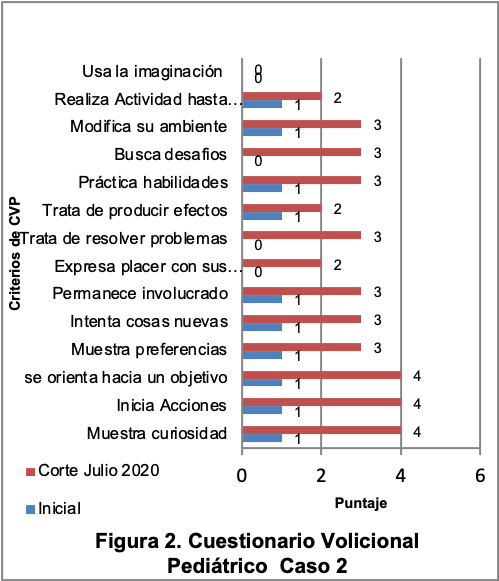
Los criterios de evaluación neurológica inicial están descritos en indicadores estructurales y funcionales, sin embargo, es importante considerar aspectos relacionados con actividades y participación, mismos que se pueden correlacionar adecuadamente con escalas del desarrollo infantil. En México, el proyecto de Norma Oficial 031 SSA2 2014 establece como obligatoria la evaluación neurológica y estimulación temprana14.
Promover el de s empeño ocupacional en el niño posterior a una estancia prolongada en la UCIN, implica un reto en el abordaje, se debe buscar el proceso de interacción social, intencionalidad a través de la participación en experiencias con significado. El neurodesarrollo va más allá de facilitar la adquisición de hitos del neurodesarrollo establecidos para estándares poblacionales y relacionados con el control motor. Se debe buscar secuencia de ellos, pero además estimular el desarrollo volicional, entendiéndolo como un ciclo constante de experimentar, interpretar, anticipar, y elegir la participación en actividades, el cual puede ser potenciado o limitado por el ambiente15.
La evolución del neurodesarrollo del niño no está relacionada con la frecuencia de intervención en terapia ocupacional, sino de factores de riesgo biológicos y de comorbilidad. En la actualidad, una de las metas para la consolidación de campos de conocimiento, atención y prospectiva es profundizar en la intervención que realiza el respectivo profesional en la UCIN.
Referencias Bibliográficas
- Avilés AC, Mandariaga SP, Fuentes LP, Venegas DC, Hurtado HR, Campos L. Intervención temprana en prematuros, una experiencia de trabajo. Rev Chil Ter Ocup. 2004;(4):11-18. doi:5354/0719-5346.2010.157
- Organización Mundial de la Salud[Internet]. GInebra: OMS; 2018. Nacimientos prematuros; [aprox. 9 pantallas]. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/preterm-birth
- Instituto Nacional de Pediatría (MX). Prematuridad y retos: prevención y manejo [Internet]. México: INP; 2018. Disponible en: https://pediatria.gob.mx/archivos/fasciculo_prematurez.pdf
- Instituto Mexicano de Seguridad Social. Cuidados del recién nacido prematuro sano hospitalizado[Internet]. México: IMSS; 2018. Disponible en: http://www.imss.gob.mx/sites/all/statics/guiasclinicas/362GER.pdf
- Romero Sánchez J. Diferencias en el procesamiento sensorial entre niños/as pretérmino y a término: el papel del terapeuta ocupacional. Rev Chil Ter Ocup. 2016;16(1):47-56. doi: 10.5354/0719-5346.2016.41943
- Mendoza LA, Arias M, Osorio MÁ. Factores asociados a estancia hospitalaria prolongada en neonatos. Rev Chil Pediatr. 2014;85(2):164-173. doi: 10.4067/S0370-41062014000200005
- Polonio López B, Castellanos Ortega MC, Viana Moldes I. Terapia Ocupacional en la infancia: teoría y práctica. Madrid: Médica Panamericana; 2008.
- World Federation of Occupational Therapists[Internet]. London: WFOT; 2012. About Occupational Therapy; [aprox. 3 pantallas]. Disponible en: https://www.wfot.org/about/about-occupational-therapy
- BoytSchell A, Gillen G, Scaffa Willard & Spackman Terapia Ocupacional. Buenos Aires: Médica Panamericana; 2016.
- RoleySS,DeLany JV, Barrows CJ, Brownrigg S, Honaker D, Sava DI, et al. Occupational therapy practice framework: domain & practice, 2nd edition. Am J Occup 2008;62(6):625-83. doi: 10.5014/ajot.62.6.625.
- Comisión Nacional de Protección Social en Salud (MX). Manual de Exploración Neurológica para Niños Menores de Cinco Años en el Primer y Segundo Nivel de Atención México [Internet]. México: Secretaría de Salud; 2013. Disponible en:http://himfg.com.mx/descargas/documentos/EDI/ManualdeExploracionNeurologicaparaNinosMenoresde5enelPrimerySegundoNiveldeAtencion.pdf
- Comisión Nacional de Protección Social en Salud (MX). Manual para la Aplicación de la Prueba Evaluación del Desarrollo Infantil “EDI”. México: Secretaría de Salud; 2013. Disponible en:http://himfg.com.mx/descargas/documentos/EDI/ManualparalaPruebadeEvaluaciondelDesarrolloInfantil-EDI.pdf
- Basu S, Kafkes A, Geist R, Kielhofner G. Manual del Usuario del Cuestionario Volicional Pediátrico (PVQ) [Internet].Chicago: University of Illinois; 1998. Disponibleen: https://www.docdroid.net/7W47eCC/cuestionario-volicional-pediatrico-pdf
- Proyecto de Norma Oficial Mexicana PROY - NOM -031-SSA2-2014. Para la atención a la salud de la infancia. Diario Oficial de la Federación (MX), (25 noviembre de 2015). Disponible en:https://www.dof.gob.mx/nota_detalle.php?codigo=5417151&fecha=25/11/2015
- De las Heras G. Modelo de Ocupación Humana. Madrid: Síntesis; 2015.